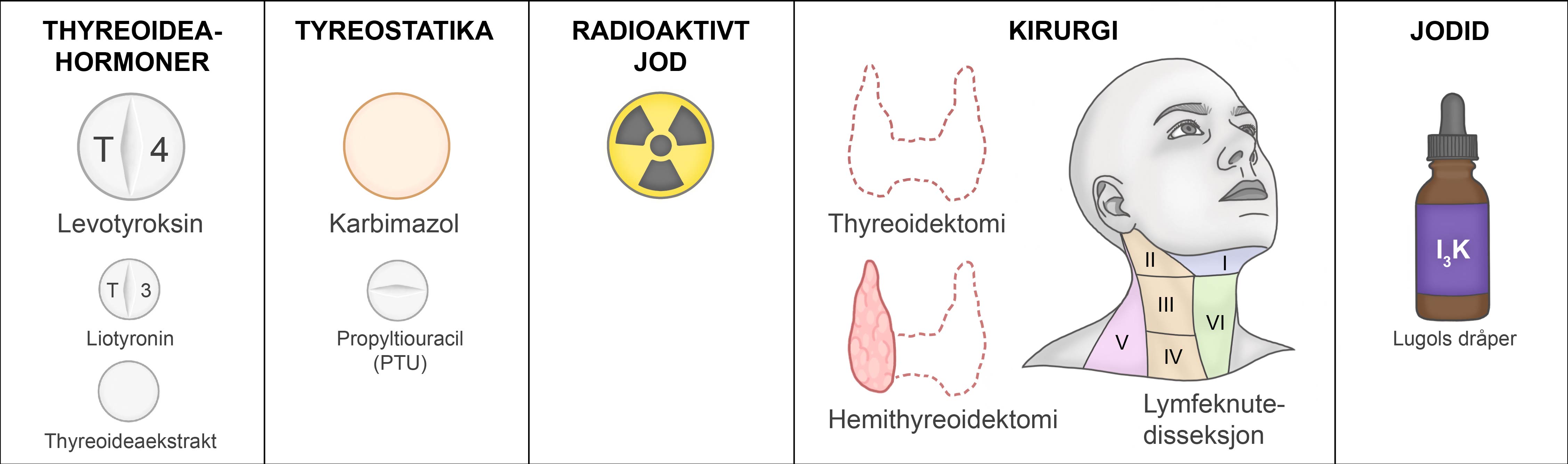

Trykk på en behandlingsform for å lese mer.
| Thyreoideahormoner | |
|---|---|
| Virkning |
Tillegg til/erstatning av skjoldbruskkjertelens egen hormonproduksjon.
|
| Indikasjoner |
Hypotyreose
|
| Bivirkninger |
Hypertyreose (ved overdosering). Økt risiko for hjertearytmier og osteoporose (ved langvarig overdosering). |
| Kontraindikasjoner | Ubehandlet kortisolmangel ved hypofyse- eller binyrebarksvikt. |
| Graviditet, amming | Behandlingen må ikke avbrytes! Substitusjonsbehovet øker vanligvis x1,5-2 hos gravide. Behovet avtar raskt etter fødselen, så dosen bør reduseres postpartum. |
| Forsiktighetsregler |
Hjertesykdom bør utredes og behandles før oppstart med levotyroksin. Ved sekundær hypotyreose må hypofysefunksjonen utredes. En sekundær binyrebarksvikt må behandles før oppstart med levotyroksin. |
| Pasientinformasjon | Skal ikke tas sammen med medisiner/mat som inneholder kalsium eller jern. Ideelt bør tabletten(e) tas fastende, 0,5-1 time før frokost. Glemte tabletter skal tas igjen, så ukedosen blir korrekt. |
| Tyreostatika | |
|---|---|
| Virkning |
Karbimazol (Neo-Mercazole®) og propyltiouracil (PTU) hemmer syntesen av thyreoideahormoner.
|
| Indikasjoner |
Graves’ sykdom
|
| Bivirkninger |
Lette (hos 1-5%): Utslett, leddsmerter, feber, kvalme. Alvorlige (sjeldne): agranulocytose (= ø-hjelpsinnleggelse!), trombocytopeni, hepatitt, polyartritt, vaskulitt og lupuslignende sykdom. |
| Kontraindikasjoner | Retrosternalt struma (risiko for forverring og trykksymptomer). |
| Graviditet, amming | Gravide bør bruke lavest mulig dose for å holde FT4 i øvre del av referanseområdet. 1. trimester = PTU. 2. & 3. trimester og under amming = karbimazol. |
| Forsiktighetsregler | Regelmessig kontroll av leukocytter med differensialtelling, trombocytter og leverprøver. |
| Pasientinformasjon | Forklare symptomer på benmargsdepresjon, leversykdom og hypotyreose. Ved feber, sår hals eller tegn på infeksjon må pasienten avbryte behandlingen og umiddelbart oppsøke lege for måling av leukocytter med differensialtelling. |
| Radioaktivt jod | |
|---|---|
| Virkning |
Radioaktivt jod (= radiojod, 131I) gis per oralt i flytende eller kapselform. Radiojod tas opp på samme måte som jodid: det oppkonsentreres i follikkelceller i thyreoidea med høy synteseaktivitet, inngår i hormonproduksjonen, og lagres bundet til tyreoglobulin i kolloid. Radiojod avgir betastråler med vevspenetrasjon på ca. 2 mm, som fører til selektiv destruksjon, fibrosering og skrumping av thyreoideavev. Halveringstiden er ca. 8 døgn og overskuddet skilles ut i urinen. |
| Indikasjoner |
Hypertyreose
Differensiert cancer thyreoidea: destruksjon av restvev og/eller metastaser (adjuvant behandling hos enkelte pasienter) |
| Bivirkninger |
Forbigående forverring av hypertyreose og/eller struma TRAS-stigning, forverring av endokrin oftalmopati Stråleindusert thyreoiditt |
| Kontraindikasjoner |
Ustabil angina pectoris. Aktiv, moderat/alvorlig endokrin oftalmopati. Gravide, ammende, kvinner og menn som planlegger svangerskap innen 6 måneder etter radiojodbehandling. |
| Forsiktighetsregler | Jodholdige kontrastmidler (de siste 2-4 måneder), legemidler (amiodarone) og kosttilskudd reduserer opptaket av radioaktivt jod. |
| Pasientinformasjon |
Noen medikamenter må seponeres før behandlingen (karbimazol: 7 dager før; PTU: 4 uker før; levotyroksin: 4 uker før; liotyronin: 2 uker før). Strålehygiene må overholdes. |
| Kirurgi | |
|---|---|
| Virkning |
Total thyreoidektomi: fjerning av begge lappene, isthmus (og lobus pyramidalis). Hemithyreoidektomi: fjerning av en lapp, isthmus (og lobus pyramidalis). Lymfeknutedisseksjon: systematisk fjerning av alle lymfeknuter og fettvev i et halsfelt (aldri bare enkeltlymfeknuter!). |
| Indikasjoner |
Hypertyreose
Thyreoideaknute(r) med økt malignitetsrisiko (diagnostisk) Cancer thyreoidea |
| Kontraindikasjoner | Generelle kontraindikasjoner for operasjon |
| Forberedelser |
Ved hypertyreose: forbehandling med tyreostatika reduserer risikoen for tyreotoksisk krise, og gir redusert blodgjennomstrømningen av kjertelen. Billeddiagnostikk: ultralyd, laryngoskopi, evt. MR/CT ved mistanke om innvekst i lokalområdet eller ned til mediastinum. |
| Komplikasjoner |
Generelle operasjonskomplikasjoner (blødning, infeksjoner, komplikasjoner til anestesi, ...) Skade på n. recurrens (1%) Skade på biskjoldkjertlene (2%) |
| Postoperativt |
Kontroll av kalsium og PTH. Etter total thyreoidektomi kan det være behov for tilskudd av kalsium og vitamin D-analog. Etter total thyreoidektomi: substitusjonsbehandling med levotyroksin. |
| Jodid | |
|---|---|
| Virkning | Hemmer syntese (ved å redusere jodering av tyreoglobulin) og sekresjon av thyreoideahormoner fra follikkelcellen. Rask, men forbigående effekt, og brukes derfor bare til kortvarig behandling. |
| Indikasjoner |
Forbehandling til kirurgi. Tyreotoksisk krise. |
Henvisning? Nesten alle kan utredes og behandles hos fastlegen! Ved doseringsproblemer kan man konferere med spesialist. Man bør henvise ved:
Behandlingsmål:
Substitusjonsbehandling med levotyroksin er standard.
| Pasientgruppe | Forslag til startdose | Forslag til opptrapping | Vedlikeholdsdose | Oppfølging |
|---|---|---|---|---|
| Friske, yngre pasienter | Levotyroksin opptil 1,6 μg/kg/døgn | Når klinikken og funksjonsprøvene indikerer at man nærmer seg vedlikeholdsdosen, kan man justere med 25 – 50 μg/uke. | Ved stabil sykdom og adekvat dosering: kontroll x1-2 årlig. | |
| Mange pasienter | Levotyroksin 50 μg/døgn | Øk dosen basert på pasientens klinikk og prøver. Kontroll 6-8 uker etter hver dosejustering. | ||
| Eldre, koronarsyke, ved langvarig eller alvorlig hypotyreose | Levotyroksin 12,5 – 25 μg/døgn | Øk med 12,5 – 25 μg/døgn av gangen. Kontroll 4-6 uker etter hver dosejustering. |
Kombinasjonsbehandling kan være aktuelt hos enkelte pasienter med vedvarende symptomer til tross for stabil levotyroksinbehandling og god etterlevelse, der mulige årsaker til terapisvikt har blitt utredet. Dette gjøres av – eller i samråd med – spesialist
Levotyroksin og liotyronin anbefales ikke rutinemessig. Utprøving i 6 måneder kan vurderes. Doseforholdet mellom T4 og T3 bør være 13-20:1, f.eks. levotyroksin 50 – 100 μg per uke + liotyronin 5 μg x1-2 per døgn.
Ekstrakt fra dyrekjertel (Armour Thyroid®, Thyroid Erfa®) anbefales ikke pga. mangel på dokumentasjon om effekt, kvalitet og sikkerhet. Tillatelse til bruk må søkes om til Legemiddelverket og fås ikke på blåresept. Det inneholder forholdsvis mye T3 og bør kombineres med levotyroksin.
Pasienter med subklinisk hypotyreose har ingen eller milde symptomer og økt TSH med normal FT4. Pasientene bør informeres om risikoen for å utvikle manifest hypotyreose på sikt, særlig ved positiv anti-TPO (ved negativ anti-TPO, bør jodmangel vurderes som mulig årsak).
Oppfølging:
Hvorfor er førstevalget ved hypotyreose levotyroksin (T4) i monoterapi fremfor kombinasjonsbehandling 
Ved bruk av levotyroksin vil konsentrasjonen av T4 i blodet holde seg jevnere pga. den lange plasmahalveringstiden (ca. 7 dager). Pasientens egne fysiologiske mekanismer styrer omdannelsen av T4 til T3, slik at sistnevnte også har en jevn konsentrasjon. I praksis betyr det at pasienten kun må ta ett legemiddel, én gang daglig, med liten risiko for bivirkninger. De fleste pasienter har god effekt av denne behandlingen.
Enkelte pasienter kan ha nytte av kombinasjonsbehandling med levotyroksin + liotyronin, men det er ikke funnet evidens for dette er bedre enn levotyroksin i monoterapi i randomiserte kontrollerte studier. Liotyronin har dessuten kort halveringstid (ca. 1 dag) og dosen må fordeles utover døgnet for å unngå bivirkninger som følge av overdosering.
Hvorfor må man vente ca. 6 uker før man kontrollerer blodprøver når man justerer pasientens levotyroksindose
Halveringstiden til T4 er ca. 7 dager. Det tar omtrent 5 halveringstider før konsentrasjonen i blodet når en ny likevekt (= steady state), som i sin tur gir en ny TSH likevekt.
Hva er den mest sannsynlige årsaken til at en pasient har forhøyet TSH og forhøyet FT4 på kontroll
Det kan skyldes at pasienten ikke har tatt levotyroksin regelmessig over lengre tid (dårlig etterlevelse), men har tatt levotyroksin i dagene før blodprøven. De andre årsakene til høy TSH og høy FT4 er thyreoideahormonresistens (sjeldent!) eller sekundær hypertyreose pga. TSH-produserende hypofysetumor (svært sjeldent!).
Henvisning? Pasienter med hypertyreose skal henvises til endokrinolog/indremedisiner ved diagnosetidspunkt.
Hastehenvisning til relevant spesialist er viktig ved:
Behandlingsmål:
Initialt kan man gi symptomatisk behandling med en ikke-selektiv betablokker, f.eks. propranolol (evt. kalsiumkanalblokker ved obstruktiv lungesykdom, f.eks. verapamil).
Tyreostatika (karbimazol, propyltiouracil) er førstevalget. Oppstart kan skje hos fastlegen etter konferering med endokrinolog/indremedisiner. Behandlingen følges oftest opp poliklinisk og kan være:
Målet er sykdomsremisjon. Det tar vanligvis 12-18 måneder, men behandlingstiden kan forlenges ved vedvarende høy sykdomsaktivitet. TRAS måles ved avslutning av behandling. Residiv ses hyppigere hos pasienter med positiv TRAS, hos røykere, etter en fødsel og rundt menopausen.
Les mer om forslag til dosering av tyreostatika
| Utgangspunkt | Oppstart | Vanlig vedlikeholdsdose | |
|---|---|---|---|
| Titrerende behandling | FT4 >60 pmol/L FT4 30–60 pmol/L FT4 20–30 pmol/L |
Karbimazol 15 mg x2 daglig → 10 mg x2 daglig (etter 2 uker) Karbimazol 10 mg x2 daglig → 10 + 5 mg daglig (etter 3-4 uker) Karbimazol 5 mg x2 daglig → 5 mg x1 daglig (etter 3-4 uker) |
Karbimazol 5-10 mg x1 daglig |
| Eller PTU 200 mg x2-3 daglig | Eller PTU 50-100 mg x2 daglig | ||
| Kontroll: Initialt blodprøver hver 2. uke, senere lengre intervaller. | |||
| Blokkerende behandling | FT4 >60 pmol/L FT4 30–60 pmol/L FT4 20–30 pmol/L |
Karbimazol 15 mg x2 daglig Karbimazol 10 mg x2 daglig Karbimazol 5 mg x2 daglig |
Fortsette tyreostatika. Legge til levotyroksin 100 – 150 μg x1 daglig når pasienten er eutyreot og FT4 har falt til øvre normalgrense (vanligvis etter 4-6 uker). |
| Eller PTU 200 mg x2-3 daglig | |||
| Kontroll: Initialt blodprøver hver 2. uke, senere lengre intervaller. Ved dosejustering tar man prøver hver 4.-6. uke inntil de stabiliseres, deretter hver 3. måned. |
|||
Definitive behandlingsformer må diskuteres og velges sammen med pasienten:
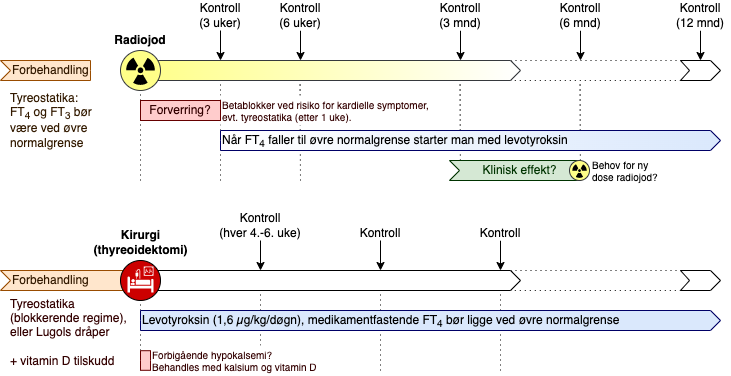
Les mer om typiske forløp ved radiojod og kirurgi 
Behandlingen bygger på god stoffskiftekontroll og røykestopp, men varierer avhengig av alvorlighetsgrad. Les mer om behandling ved aktiv og inaktiv sykdom 
Aktiv sykdom:
Inaktiv sykdom: ved behov kan korrigerende kirurgi utføres når sykdommen har vært inaktiv i over 6 måneder.
Indikasjon for behandling: hypertyreose eller subklinisk hypertyreose med økt risiko for komplikasjoner
Valg av behandling avhenger av knute-/strumastørrelse, utbredelse og mekaniske komplikasjoner, grad av jodopptak, komorbiditet, kontraindikasjoner, og pasientens ønsker:
Ved utvikling av hypotyreose må pasienten få substitusjonsbehandling med levotyroksin.
Pasienter med subklinisk hypertyreose har ingen eller milde symptomer og lav TSH med normal FT4 og FT3. Det kan skyldes feildosering av levotyroksin eller begynnende utvikling av hypertyreose (det vanligste er toksisk knutestruma, særlig hos eldre).
Oppfølging:
Hvorfor kan behandling med radioaktivt jod gi en forbigående hypertyreose
Destruksjon av thyreoideavev fører til lekkasje av lagret thyreoideahormon, noe som kan gi en forbigående hypertyreose i de første 1-3 ukene etter behandlingen.
Hvorfor bruker man initialt FT4 som veiledende funksjonsprøve i starten av behandlingen for Graves’ sykdom

De TSH-produserende cellene i hypofysen har vært supprimert lenge og det kan ta flere måneder før TSH-nivået blir målbart og pålitelig. Derfor bruker man heller FT4 initialt.
Hva kan en TSH-stigning i starten av behandlingen for Graves’ sykdom bety, og medføre

Hvis TSH stiger tidlig i behandlingen kan det bety at pasienten er hypotyreot. En TSH-stigning øker risikoen for utløsing/forverring av endokrin oftalmopati.
Henvisning? Thyreoiditter håndteres i allmennpraksis, men henvisning er aktuelt ved uklarhet om diagnosen.
Tilstanden er selvbegrensende, det holder vanligvis med observasjon og månedlig funksjonsprøver gjennom sykdomsforløpet.
Behandling kan være aktuelt ved:

Postpartum thyreoiditt oppstår innen ett år etter en fødsel (evt. etter en abort eller spontanabort), men ellers lar ikke tilstandene seg skille klinisk eller biokjemisk.
De fleste har ingen eller milde symptomer som går over av seg selv. Observasjon og kontroll av funksjonsprøver hver 4.-8. uke (inntil de normaliseres) er tilstrekkelig. Enkelte kan ha behov for forbigående behandling:
Plagsomme symptomer på hypertyreose i den initiale fasen kan lindres med en ikke-selektiv betablokker i noen uker.
Behandling for hypotyreose med levotyroksin kan være aktuelt ved
Levotyroksin bør forsøksvis seponeres etter 6-12 måneder (unntatt hvis kvinner planlegger å bli/er gravid eller ammer).
Ca. 20% får en varig, behandlingskrevende hypotyreose (positiv anti-TPO og hereditet for autoimmun thyreoideasykdom øker risikoen). Resten har økt risiko for å utvikle autoimmun thyreoiditt senere i livet. Årlig kontroll av TSH anbefales, samt oppfølging av stoffskiftet før, under og etter senere svangerskap hos kvinner som har gjennomgått postpartum thyreoiditt.
Hvorfor brukes ikke tyreostatika ved hypertyreose hos pasienter med thyreoiditt
Hypertyreosen ved thyreoiditt skyldes ikke en økning i produksjonen av thyreoideahormoner, men en destruksjon av follikkelceller og lekkasje av T4 og T3 fra hormonlagrene. Tyreostatika har derfor ingen effekt, bare potensielle bivirkninger, og er derfor kontraindisert.
Behandlingsvalg og kontrollregime kommer an på resultatet fra trippeldiagnostikk (klinikk, ultralyd, finnålscytologi ved behov).
Kolloid knutestruma er vanligst!
Cyster i thyreoidea som påvises på ultralyd kan tømmes og prøvematerialet blir da sendt til analyse. Operasjon av benigne cyster vurderes hvis de er tilbakevendende, store (> 4 cm) eller gir trykksymptomer.
Ved cytologisvarene Bethesda-gruppe III (follikulær lesjon) eller IV (follikulær neoplasi) er det usikkert om svulsten er benign eller malign!
Valg av videre tiltak avhenger av mange faktorer (inkludert funn ved trippeldiagnostikk, malignitetsrisiko, tumorstørrelse, symptomer, m.m.) men må gjøres i samvalg med pasienten.
Skjoldbruskkjertelkreft kan klassifiseres i mange typer og undertyper/varianter.
| Viktige typer cancer thyreoidea | Andel | Opprinnelse | Hereditet | Typisk spredningsmønster | Overlevelse |
|---|---|---|---|---|---|
| Differensiert thyreoideakarsinom (DTC) | Follikkelceller | ||||
| Papillært thyreoideakarsinom (PTC) | 70% | Lymfeknuter | >90% (10 år) | ||
| Follikulært thyreoideakarsinom (FTC) | 15% | Lunger, skjelett | 85% (10 år) | ||
| Udifferensiert / anaplastisk thyreoideakarsinom (ATC) | <5% | Lymfeknuter, lunger, skjelett | <20% (5 år) | ||
| Medullært thyreoideakarsinom (MTC) | 5-10% | C-celler | 25% (MEN2) | Lymfeknuter, lunger, skjelett, lever | 80% (10 år) |
Multidisiplinært teammøte. Ulike spesialister (patologer, radiologer, onkologer, endokrinkirurger, ØNH-leger og nukleærmedisinere) kommer frem til en felles strategi for videre behandlings- og oppfølgingsløp, avhengig av pasientens alder, krefttype og TNM-stadium.
Les mer om differensiert thyreoideakarsinom (DTC)
| Risikogruppe | Vanlig primærkirurgi | Radiojod | Postterapiscan og Tg | Initialt TSH-behandlingsnivå | Oppfølging |
|---|---|---|---|---|---|
| Lav | Hemithyreoidektomi | Ingen | Postoperativt Tg måles som utgangspunkt | Substitusjonsbehandling TSH 0,5 – 1,5 (2,0) mIU/L | 1-5 år |
| Intermediær | Total thyreoidektomi ± lymfeknutedisseksjon | Oftest | Negativ scan, ikke påvisbar Tg (+ negativ anti-Tg) | Suppresjonsbehandling TSH 0,1 – 0,5 mIU/L | 5-10 år |
| Høy | Total thyreoidektomi + lymfeknutedisseksjon | Alltid | Positiv scan, forhøyet Tg | Suppresjonsbehandling TSH <0,1 mIU/L | Livslangt |
Kirurgi. Omfanget av operasjonen bestemmes ut fra den preoperative utredningen og de perioperative forholdene. Operasjonspreparatet sendes til histologisk vurdering, supplert med immunhistokjemiske undersøkelser og molekylære analyser. Hvis man gjør lymfeknutedisseksjon fjernes ofte det sentrale halsfeltet, evt. laterale og mediastinale halsfelt ved påviste metastaser.
Radioaktivt jod tas opp i thyreoideavev og differensierte tumorceller, og kan derfor gis som adjuvant behandling for å selektivt slå ut restvev og metastaser ved DTC. En postterapiscan (evt. med SPECT/CT) kan vise effekten av behandlingen og eventuelle gjenværende jodkonsentrerende metastaser.
Levotyroksin. TSH bør være lett supprimert fra starten. TSH og FT4 kontrolleres hver 6. uke, deretter hver 3. måned. Dosen justeres inntil ønsket TSH-nivå er nådd. Ved stabil sykdom er årlig kontroll av funksjonsprøver tilstrekkelig.
Annen behandling. Ekstern stråleterapi kan benyttes ved lokalavansert kreft, symptomgivende metastaser, inoperabel svulst og resttumor. Cellegift har lite effekt, men kan brukes ved rask tumorvekst.
Oppfølging. Kontrollregimet avhenger av resultatene av primærutredningen/-behandlingen, samt en risikovurdering som gjøres 1 år etter avsluttet primærbehandling. Årlig kontroll foregår som regel i spesialisthelsetjenesten og inkluderer en grundig klinisk undersøkelse av halsen, måling av funksjonsprøver og tumormarkør (Tg + anti-Tg), og ultralyd (evt. finnålscytologi ved behov).
Prognosen er god. Andelen som overlever er generelt høy, men lavere blant menn og eldre pasienter. Etter 5 år lever 94,5% av kvinner og 89,3% av menn, og etter 10 år lever 94,4% av kvinner og 84,5% av menn. Residiv kan ofte behandles.
Les mer om udifferensiert (anaplastisk) thyreoideakarsinom (ATC)
Les mer om medullært thyreoideakarsinom (MTC)
Kirurgi. Total thyreoidektomi og lymfeknutedisseksjon av sentrale halsfelt. Disseksjon av laterale og mediastinalt halsfelt ved påviste lymfeknutemetastaser.
Substitusjonsbehandling med levotyroksin. Målet er at pasienten er klinisk eutyreot med TSH i nedre normalområde: 0,5 – 1,5 (2,0) mIU/L.
Oppfølging av sporadisk MTC. Oppfølging ved thyreoideasenter i minst 20 år, med grundig klinisk undersøkelse av halsen, måling av funksjonsprøver og tumormarkører (kalsitonin, CEA), og ultralyd (+ finnålscytologi ved behov).
Oppfølging av familiær MTC. Tilstanden opptrer i ledd av multiple endokrine neoplasier type 2 (MEN2). I tillegg til det overstående må man måle metanefrin, normetanefrin – med tanke på feokromocytom (MEN2A og MEN2B) – og kalsium og PTH – med tanke på primær hyperparathyreoidisme (MEN2A). Det gis tilbud om henvisning til avdeling for medisinsk genetikk for genetisk veiledning og familiekartlegging. Alle førstegradsslektninger tilbys genetisk veiledning og RET-mutasjonsanalyse. Profylaktisk thyreoidektomi anbefales ved RET-mutasjon.
Kan du nevne 3 måter man kan utnytte normal fysiologi i behandlingen og oppfølgingen av differensiert thyreoideakarsinom
Mange av follikkelcellens egenskaper er bevart i tumorcellene og kan utnyttes:
Hvorfor gir man ikke suppresjonsbehandling ved alle typer thyreoideakreft
Det kan være fordi:
I disse tilfellene holder det å gi nok levotyroksin til å erstatte tapt egenproduksjon av thyreoideahormoner (= substitusjonsbehandling).
Henvisning? Ved uttalt hypotyreose eller dårlig kontroll av hypotyreosen tidlig i graviditeten bør pasienten vurderes av endokrinolog og gynekolog/fostermedisiner, ultralyd i uke 17-19 bør være organrettet og utført av fostermedisiner.
Jodbehov. En økende andel kvinner i fertil alder, gravide og ammende i Norge har mild til moderat jodmangel. Ved lavt jodinntak i kosten anbefales 150 μg jod/døgn i ca. 3 mnd før graviditet, og 175 μg jod/døgn ved graviditet/amming. Inntak > 600 μg jod/døgn kan utløse hypotyreose hos fosteret.
Substitusjonsbehandling med levotyroksin
Henvisning? Gravide med hypertyreose bør henvises til endokrinolog for behandling og oppfølging. Ved TRAS >3x øvre normalgrense (målt i uke 20) henviser man også til fostermedisiner for oppfølging i siste trimester.
Subklinisk hypertyreose. Skyldes som oftest hCG-stimulering, normaliseres i 2. trimester. Funksjonsprøver bør følges under svangerskapet. Behandling er unødvendig, men mindre hypertyreosen blir uttalt.
Graves’ sykdom.

Henvisning? Barn og unge skal få behandling og oppfølging opp hos barnelege. Når de blir voksne overføres de til fastlegen sin (unntaksvis endokrinolog) som bør få god informasjon om tilstanden og behandlingsplanen fra sykehuset.
Behandlingsmålene er symptomfrihet, TSH i nedre normalområde og FT4 ved øvre normalområde. Stoffskiftet må kontrolleres hyppig de første 4 leveårene fordi barnet har en tendens til å «vokse fra» levotyroksindosen sin. Senere kontrolleres de hver 6. måned. Ved dosejustering kontrolleres funksjonsprøvene etter 4.-6. uker.
Medfødt hypotyreose. Tidlig, adekvat og kontinuerlig behandling er viktig for normal nevropsykologiske utvikling. Hos barn uten påvist aplasi, hypoplasi, ektopi eller dyshormonogenese i nyfødtperioden, anbefales det et seponeringsforsøk i 3 års alder for å utelukke forbigående hypotyreose.
Ervervet hypotyreose. Behandling utløser innhentingsvekst, vekstnormalisering, og kroppsmodning.

Henvisning? Barn og unge skal få behandling og oppfølging opp hos barnelege.
Tyreostatika er førstevalget ved Graves’ sykdom. Titrerende behandling er best for å minimere bivirkninger. Målet er at barnet er klinisk eutyreot, med FT4 og FT3 ved øvre normalområde (TSH kan ikke brukes initialt). Behandlingen kan vurderes seponert etter 2 år for å se om sykdommen er i remisjon. Hvis dette ikke er gjennomførbart grunnet aktiv sykdom kan tyreostatikabehandlingen forlenges.
Radiojod og kirurgi. De fleste pasientene får residiv, særlig de med høy TRAS, lav BMI, stort struma, og de yngste barna. Valget av «definitiv» behandling avhenger av antall residiv, alder og klinikk. Radiojod er førstevalg hos barn over 10 år, mens kirurgi er særlig aktuelt ved stort struma.