Ved iskemi/infarkt svikter de energikrevende ionepumpene, og det blir lokal opphopning av K+-ute og lokalt lavere spenningsforskjell over cellemembranen (mindre negativt hvilemembranpotensiale). Dette disponerer for lokale blokk og (som Del 4 utdyper) sirkelstrøm-takykardier. I tillegg vil forskjellen mellom membranpotensialene i friske og iskemiske celler gi en skadestrøm, som også disponerer for arytmier.

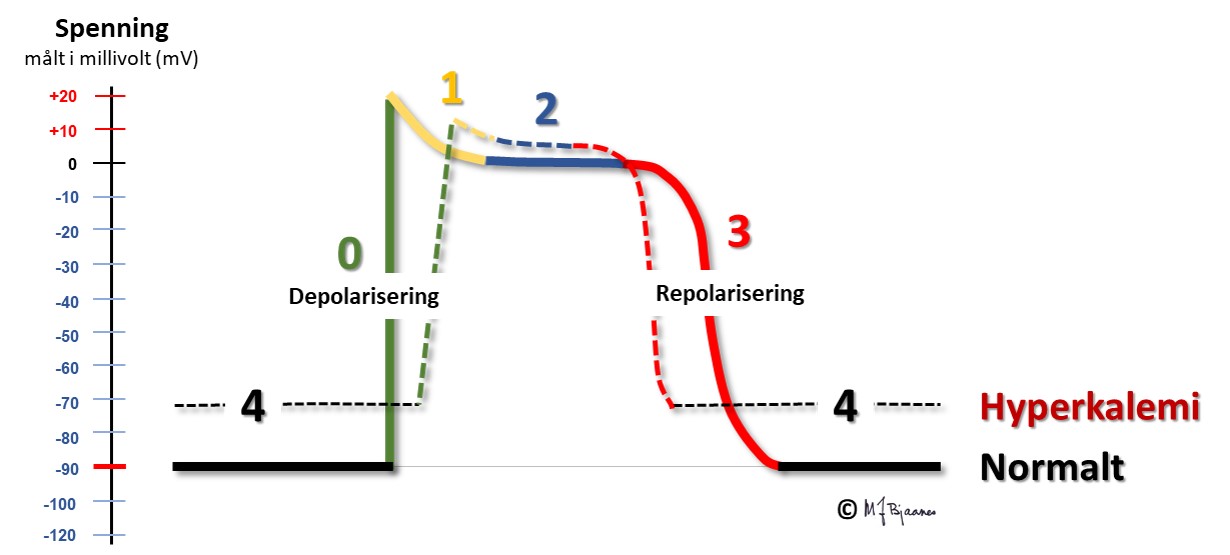
Et mindre negativt hvilemembranpotensiale gir langsommere impulsutbredelse og fører til at
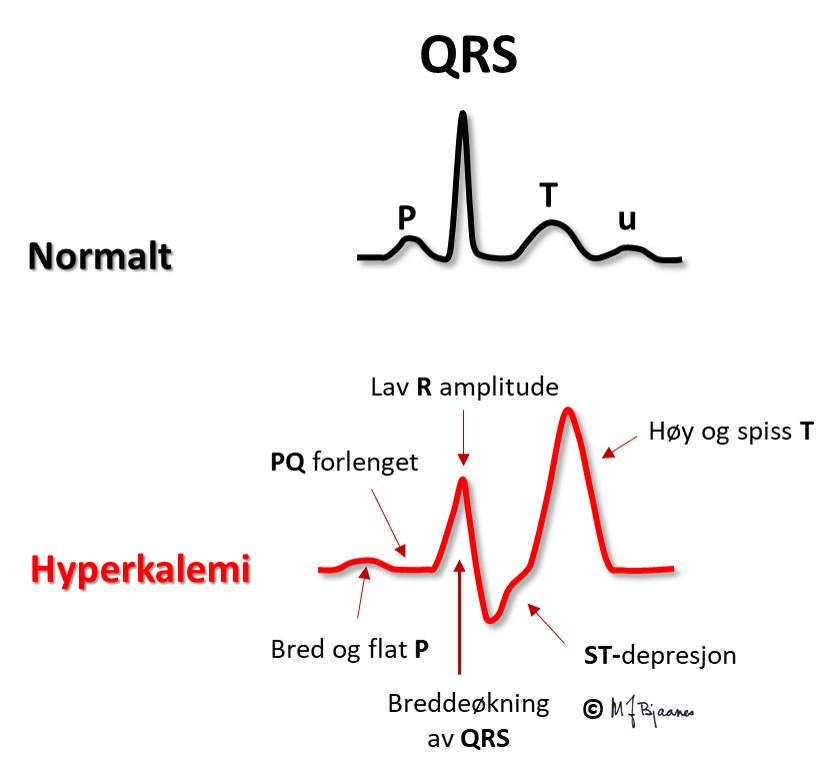
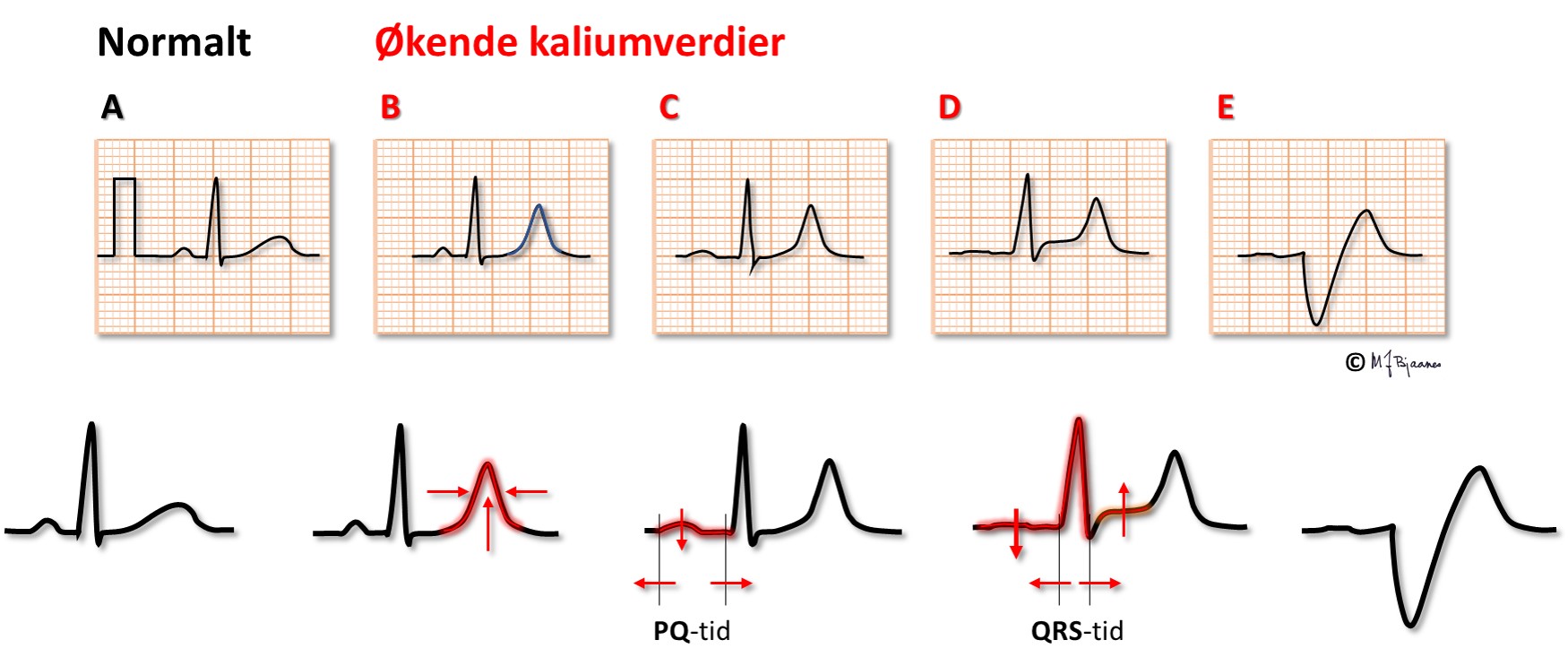
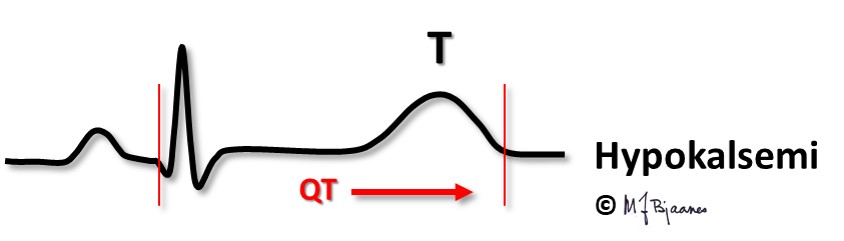
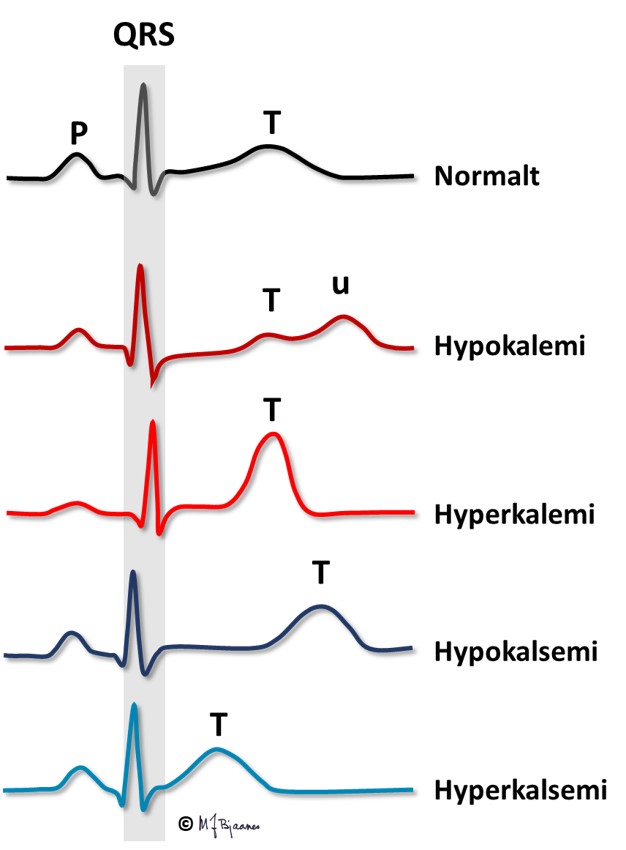
Hvis s-K+ blir høy nok, kan P-bølgene forsvinne og hjertet stanse. Under åpen hjertekirurgi stanses ofte hjertet med infusjon av en kardioplegivæske med høy kaliumkonsentrasjon.
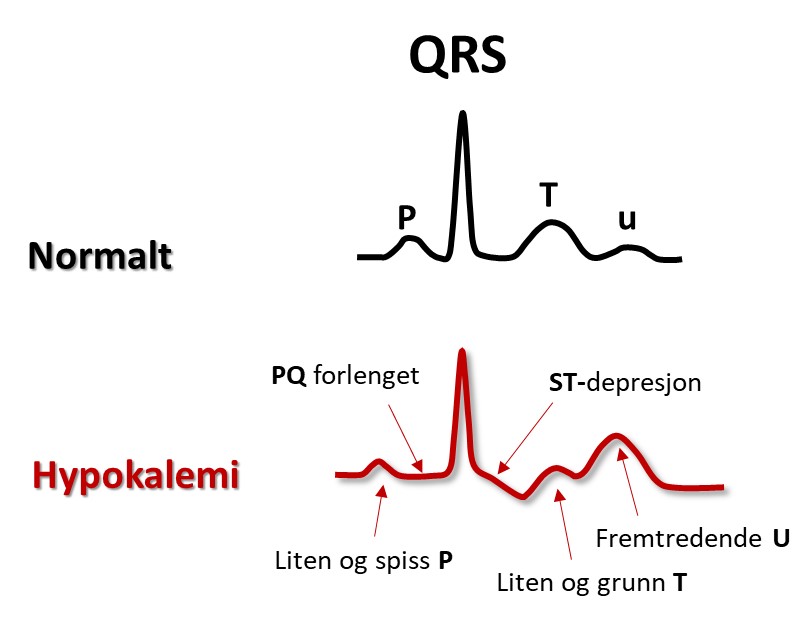
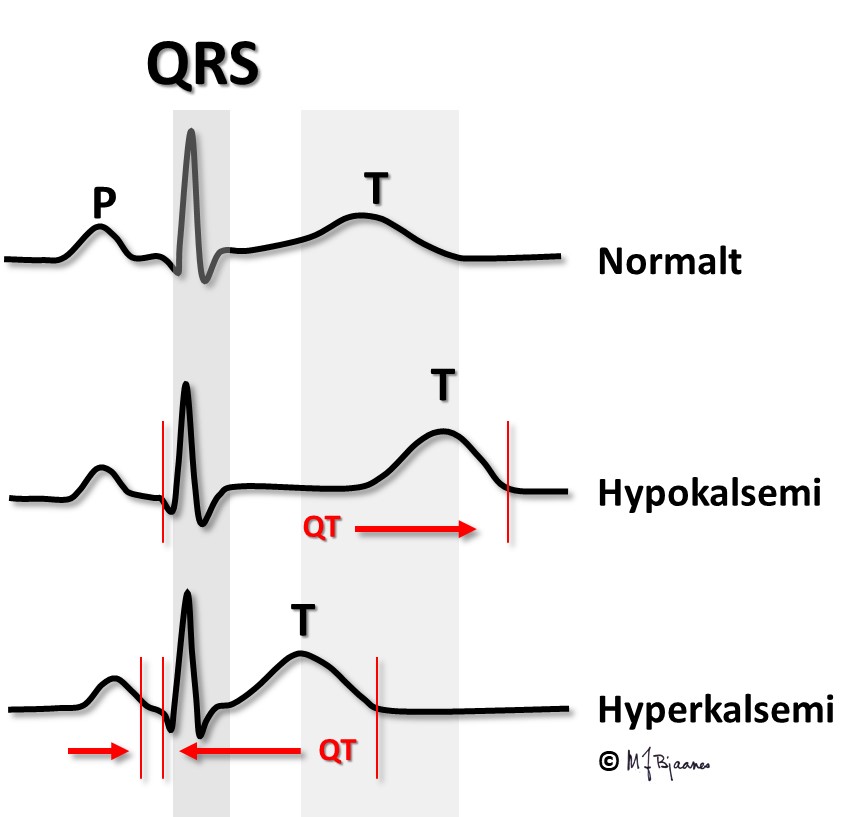
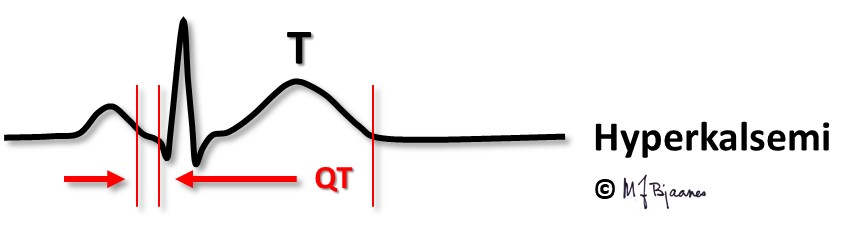
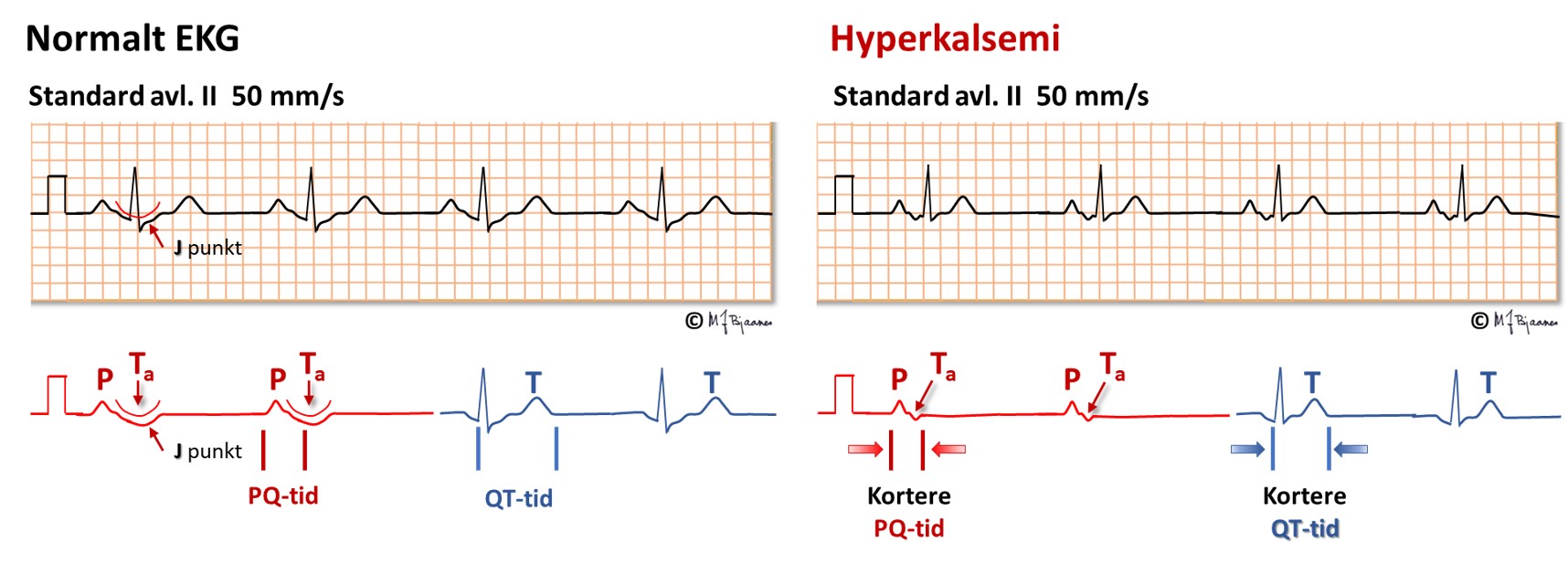
Også aksjonspotensialet i atriet forkortes, slik at atriets T-bølge, Ta, kan fristilles og til og med komme i forkant av QRS.
EKG ved brystsmerter
Transmural iskemi og STEMI
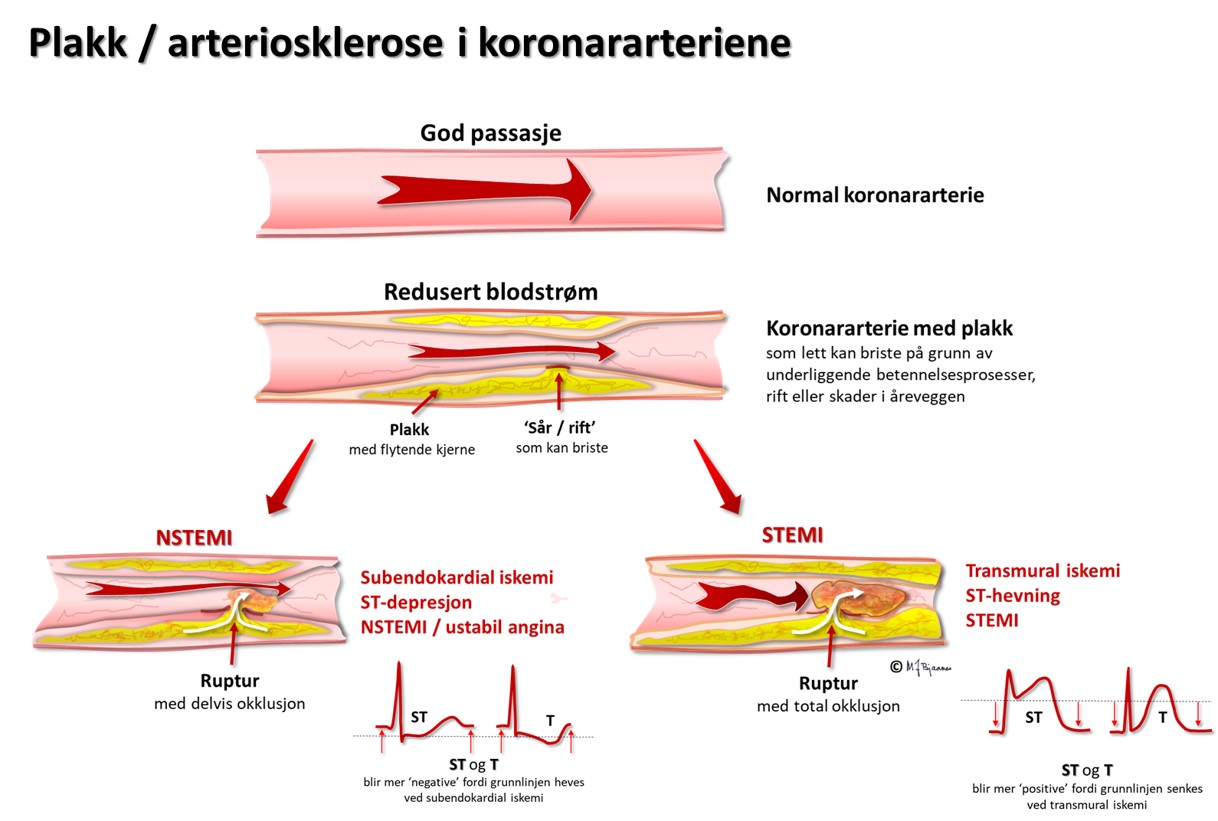
Iskemi medfører energimangel, og energikrevende ionepumper svikter. Spesielt viktig er den ATP-drevne Na+/K+-pumpen. Dessuten medfører iskemi at cellembranen lekker natrium inn i cellene (se kap 2). Etter hvert får de iskemiske cellene et mindre negativt hvilemembranpotensiale enn det de friske nabocellene har, og derfor blir det en diastolisk skadestrøm fra de syke til de friske områdene (strømmen går i retning av det mest negative området). Hvis hele myokard (endo- til epikard) i området er rammet, går denne «skadestrømmen» vekk fra de EKG-elektrodene som ligger rett over det iskemiske området. En strøm som går vekk fra en elektrode, gir negativt utslag i EKG. EKG blir altså egentlig mer negativt i den diastoliske fasen (fra T-bølgen foran til Q/R). Når vi ser på et EKG, vet vi imidlertid ikke hvor grunnlinjen egentlig skulle ha vært, men J-punktet som avslutter QRS, er som regel nær den «egentlige grunnlinjen». Over iskemiområdet ser det ut som om QRST er hevet i forhold til grunnlinjen, og vi kaller det «ST-løft». Over de friske områdene vil grunnlinjen løftes opp, og vi får bilde av et nedsunket QRST («resiprok ST-senkning»). Det må understrekes at ST-løft og ST-senkning ikke er ensbetydende med celledød; iskemien må pågå en tid for å gi nekrose. ST-løft i EKG er derfor et alarmsignal som skal utløse øyeblikkelige tiltak for å begrense iskemitiden mest mulig, og dermed begrense nekrosedannelsen i myokard. ST-løft-infarkt (ST-elevation myocardial infarction, STEMI) skjer oftest ved lukning av en epikardiell kranspulsåre som følge av akutt koronar trombose (Figur 12), men kan også ses ved spasmer i koronararteriene, såkalt variant angina (Prinzmetals angina), som særlig rammer yngre røykende kvinner.
Subendokardiell iskemi, NSTEMI og angina pectoris
Angina pectoris er et klinisk bilde, typisk med anstrengelsesrelaterte brystsmerter som lindres av hvile og av nitroglyserin. Det skyldes som regel iskemi, og som oftest er det EKG-forandringer mens smertene står på. Men begrepene overlapper ikke: en pasient kan ha angina pectoris uten påvisbar iskemi, og det kan være iskemitegn i EKG uten at pasienten har anginasmerter (stum/stille iskemi).
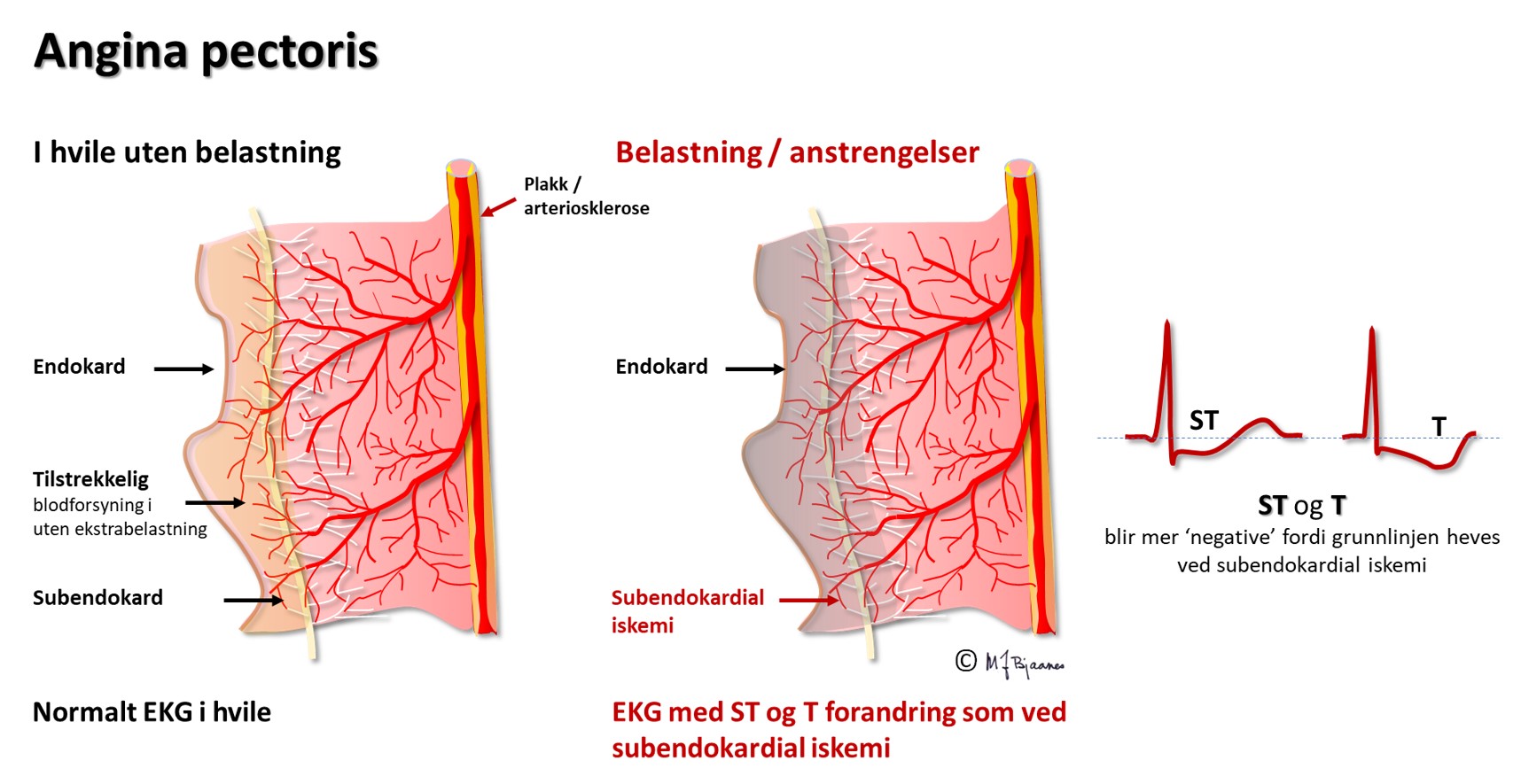
Koronararteriene ligger på utsiden av hjertemuskelen, hvor de unngår avklemming i systolen. Derfra tar de korteste vei inn mot endokard, så ved lavt perfusjonstrykk vil de dyptliggende muskelcellene i subendokard rammes først. Hvis bare endokard er iskemisk, vil cellene her få et mindre negativt hvilemembranpotensial enn cellene nærmere epikard og i det omgivende vevet. I diastole vil det derfor gå en strøm fra endokard mot epikard og den EKG-elektroden som ligger over. I EKG ser vi dette som en senkning av ST-stykket (ST-senkning) over området av hjertet som er rammet av iskemi. Slik iskemi kan ses ved en delvis lukket koronararterie (Figur 12) som gir iskemi og ev. nekrose begrenset til endokard (non-ST-elevation myocardial infarction, NSTEMI), eller fremprovoseres ved arbeids-EKG (AKG). ST-senkningen under arbeidsbelastning er som regel tydeligst i brystveggsavledningene V3-V6, men kan dessverre ikke brukes til å si hvilken koronararterie som er rammet, slik man kan ut fra de spontane endringene under STEMI eller NSTEMI.
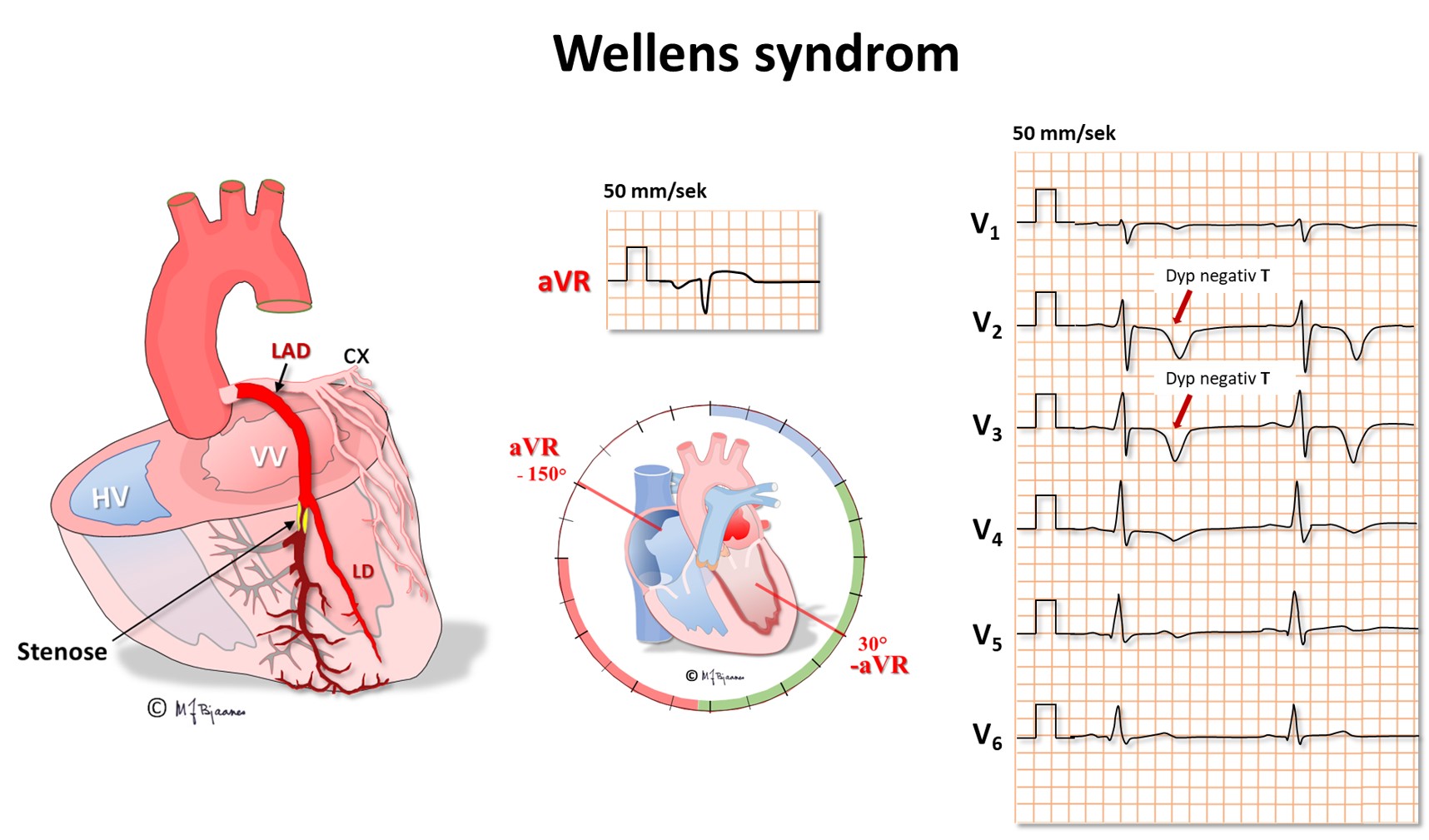
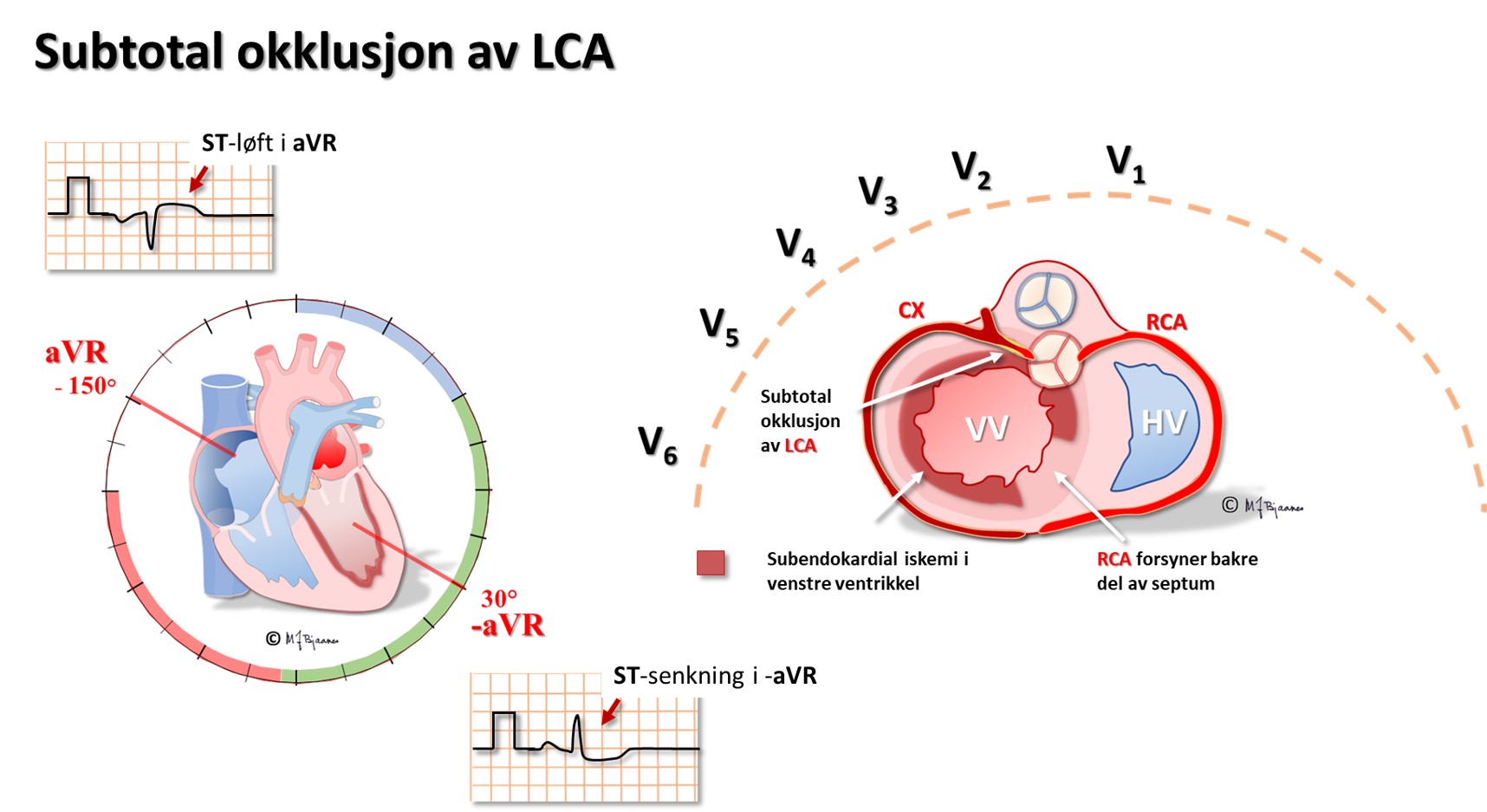
Avledningen aVR er spesiell ved at den «ser hjertet» ovenfra og ned i ventriklene, mot endokard i mange retninger. Ved en kritisk, proksimal stenose i ramus descendens anterior (eng.: Left Anterior Descending, LAD) hender det derfor at det første tegnet i EKG er dype, spisse og symmetriske T-bølger i V2-V4. Det er ingen ST-vektor fordi skadestrømmen spres i mange retninger, men repolariseringen samles til de særpregete T-bølgene (Wellens syndrom). Dette er forvarsel om et stort forveggsinfarkt, og derfor må slike anginapasienter umiddelbart utredes med tanke på utblokking av LAD.
EKG-forandringer ved iskemi og hjerteinfarkt
Et hjerteinfarkt starter med iskemi, og når iskemien har vart lenge nok, tilkommer celledød (infarktet). I startfasen er det ofte ST-løft (STEMI) eller senkning (NSTEMI) i minst to naboavledninger.
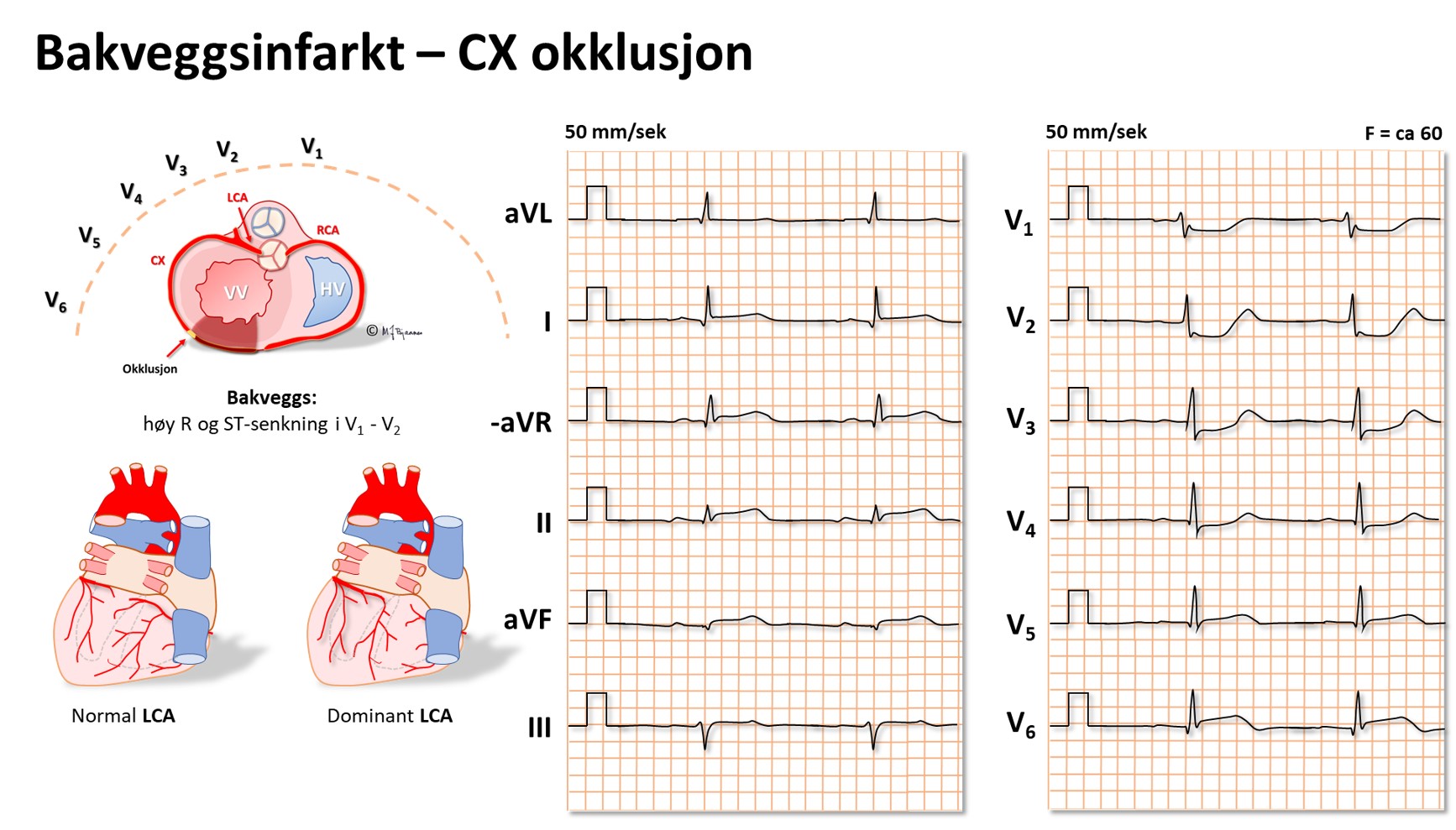
Det kan også være speilbildeforandringer i motstilte avledninger. Slike resiproke forandringer kan f.eks. sees ved transmuralt infarkt i hjertets bakvegg: det er ingen avledning som kan vise ST-hevning her, men speilbildet, ST-senkning over en frisk forveggs V2-V4, viser iskemien. (Den ville ha sett likedan ut ved subendokardiell iskemi i forveggen).
Celledød vises ved manglende elektrisk aktivitet i et område, dvs som patologiske q-takker eller som nedklippede R-takker, og i tillegg snus gjerne T-bølgene. Iskemi og myokardnekrose (hjerteinfarkt) kan derfor ha ulike uttrykksformer i EKG; det hender til og med at EKG kan være normalt.
Et STEMI har et fast utviklingsmønster i EKG: aller først kan det være T-bølgeforandringer (B), så følger ST-løft (C), så utvikling av patologiske Q-takker (D) og T-bølge-inversjon (E), deretter faller ST-løftet ned, R-takken reduseres, mens Q-takk og T-inversjon utvikles videre (F), og sluttresultatet er som regel patologiske Q-takker, redusert R og ev. invertert T i skadeområdet (E).
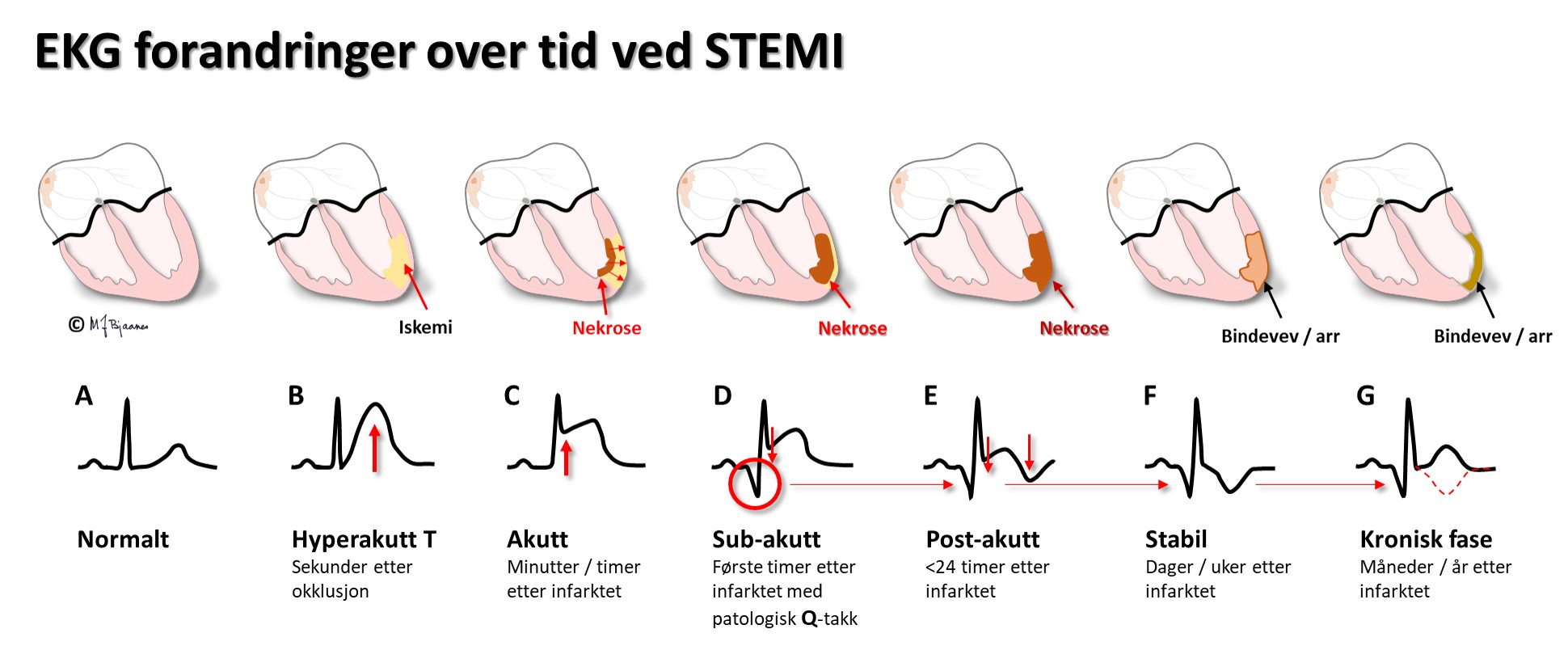
Ved STEMI er årsaken gjerne en plutselig lukket stor (epikardiell) koronararterie, og så lenge det er ST-løft eller senkning, er det liv i iskemiske celler som ofte kan reddes ved gjenåpning av arterien (trombolyse eller PCI). Pasienter med pågående smerter og nyoppstått ST-løft skal derfor hurtigst mulig ha behandling, selv om det er gått atskillige timer siden smertestart; en trombe kan vokse og avta, og det kan ha vært perioder med noe perfusjon som har forlenget det terapeutiske vinduet.
STEMI-definisjon: Nye ST-elevasjoner fra J-punktet i minst to naboavledninger, med >0,1 mV løft i alle avledninger (bortsett fra V2-V3, der det normalt kan være litt ST-løft, og derfor har grensen på ≥0.2 mV hos menn ≥40 år, ≥0.25 mV hos menn <40 år, og ≥0.15 mV hos kvinner.
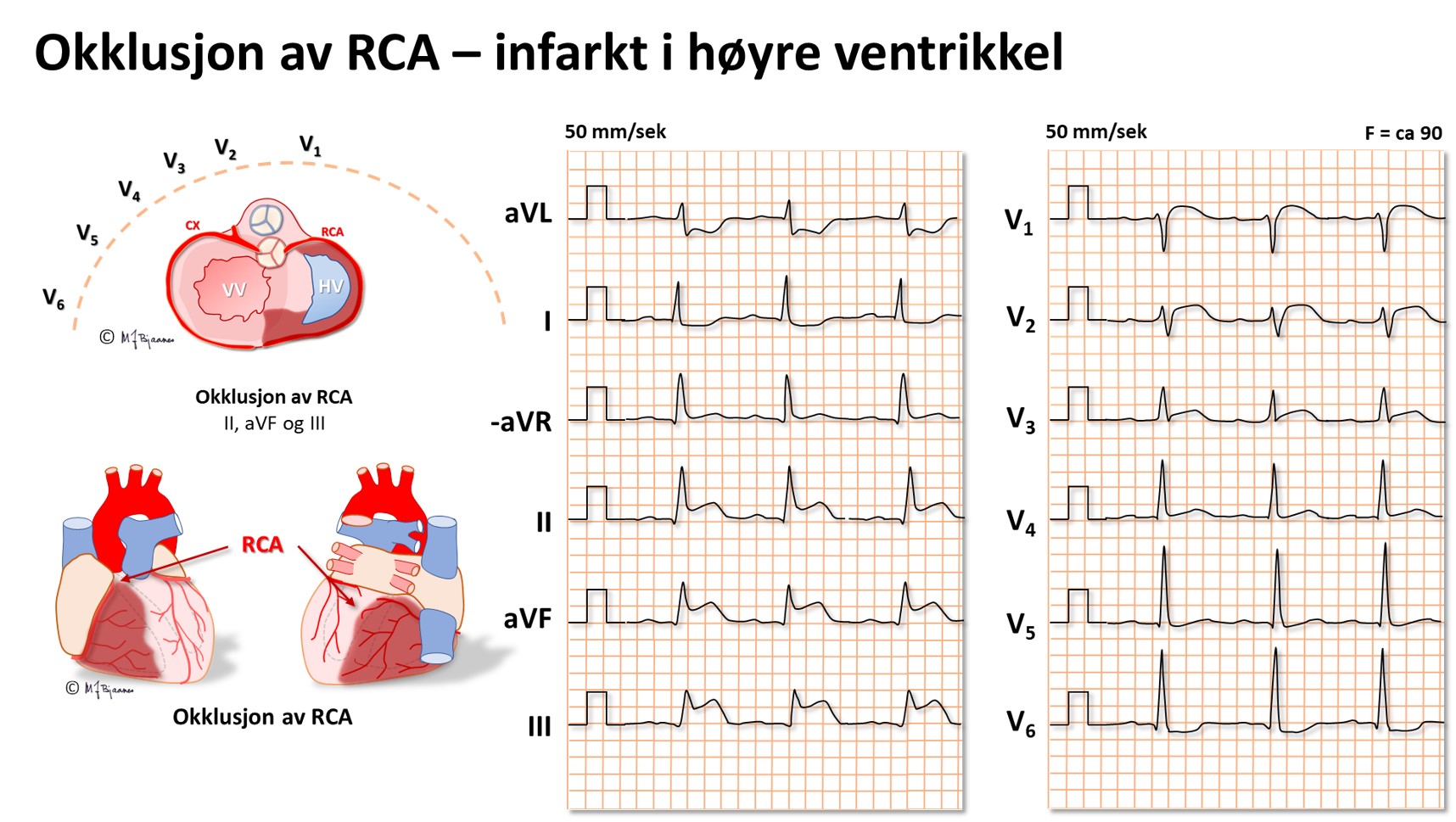
En EKG-elektrode som er plassert rett over et iskemisk område, vil vise ST-løft, og derfor vil startfasen av et STEMI ha en ST-vektor som peker på det skadete området i hjertet. Ut fra hvilke avledninger som har ST-hevning, kan en derfor som regel gi et kvalifisert forslag til hvilken kransåre som er lukket. Siden pasienter som undersøkes for iskemisuspekte smerter ofte har flere koronararterier med aterosklerose, har EKG-funnene betydning for å avgjøre hvilke arterie som har «fersk» trombose og derfor er årsaken til den akutte episoden. Summen av mm ST-løft fra alle de 12 avledningene gir dessuten en indikasjon om størrelsen av det infarkttruede området. Sammen med lokalisasjonen gir dette tips om hvilke komplikasjoner man kan forvente og være ekstra oppmerksom på i akuttforløpet.
Lokalisering av infarktet ut fra ST-løftet:
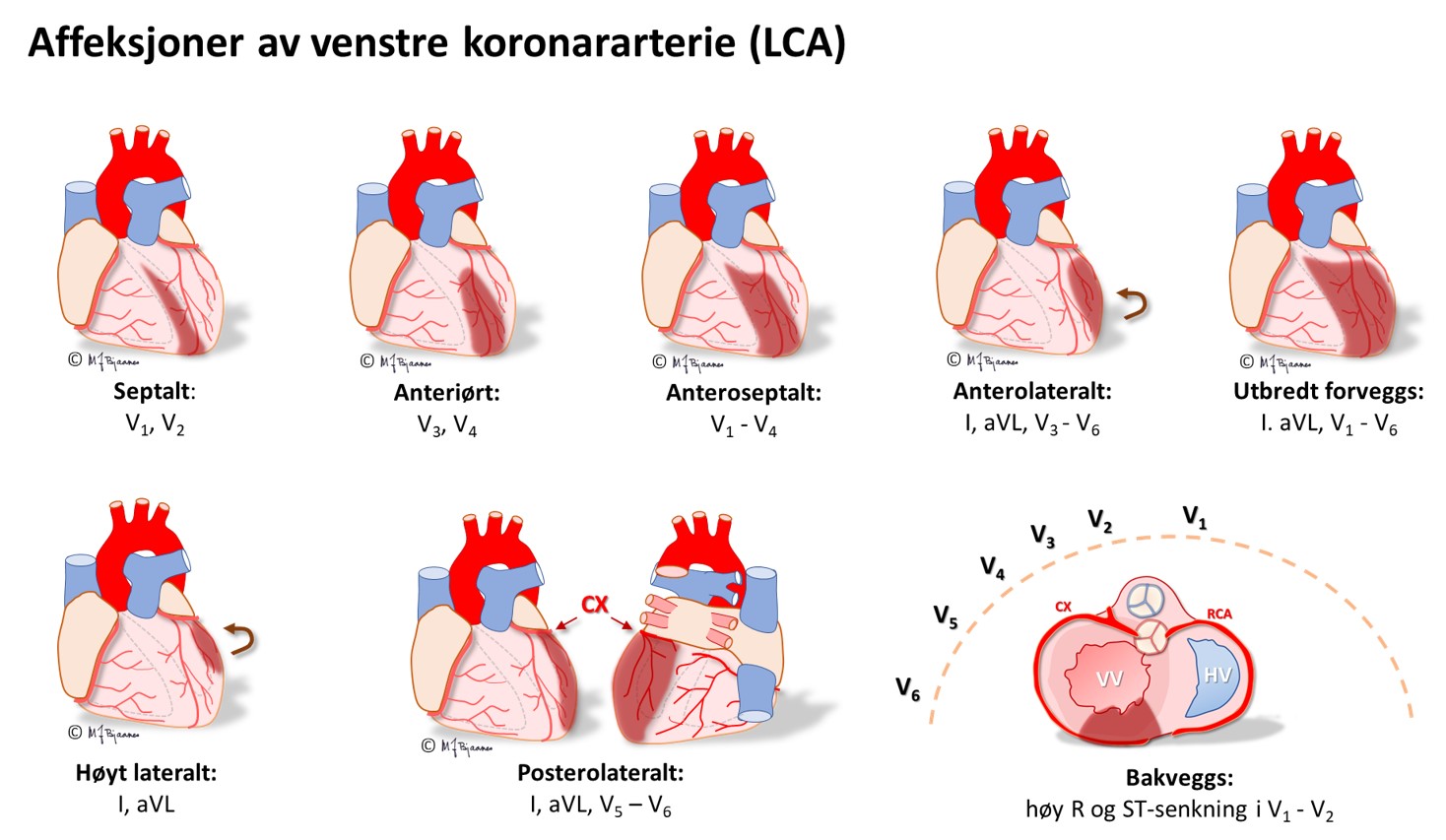
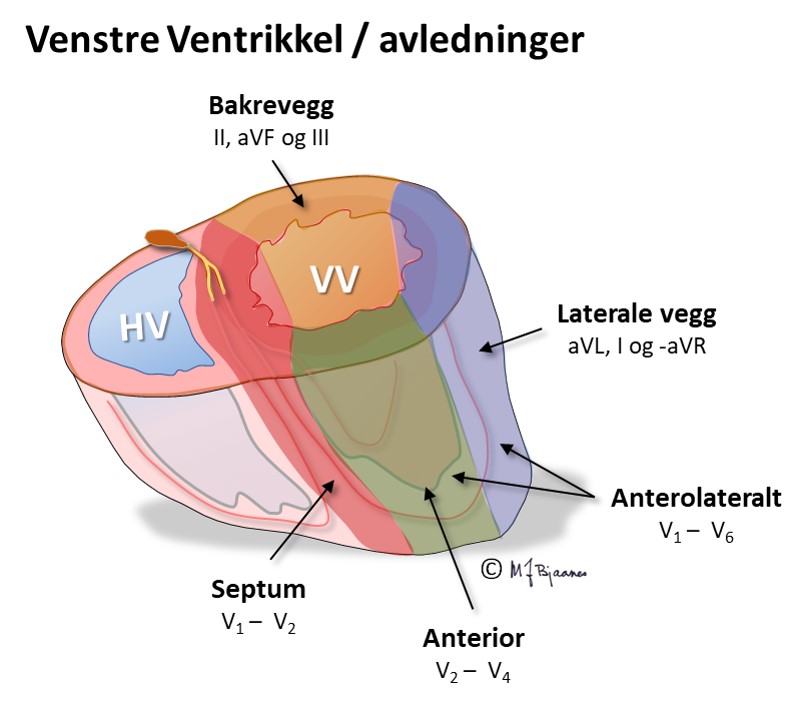
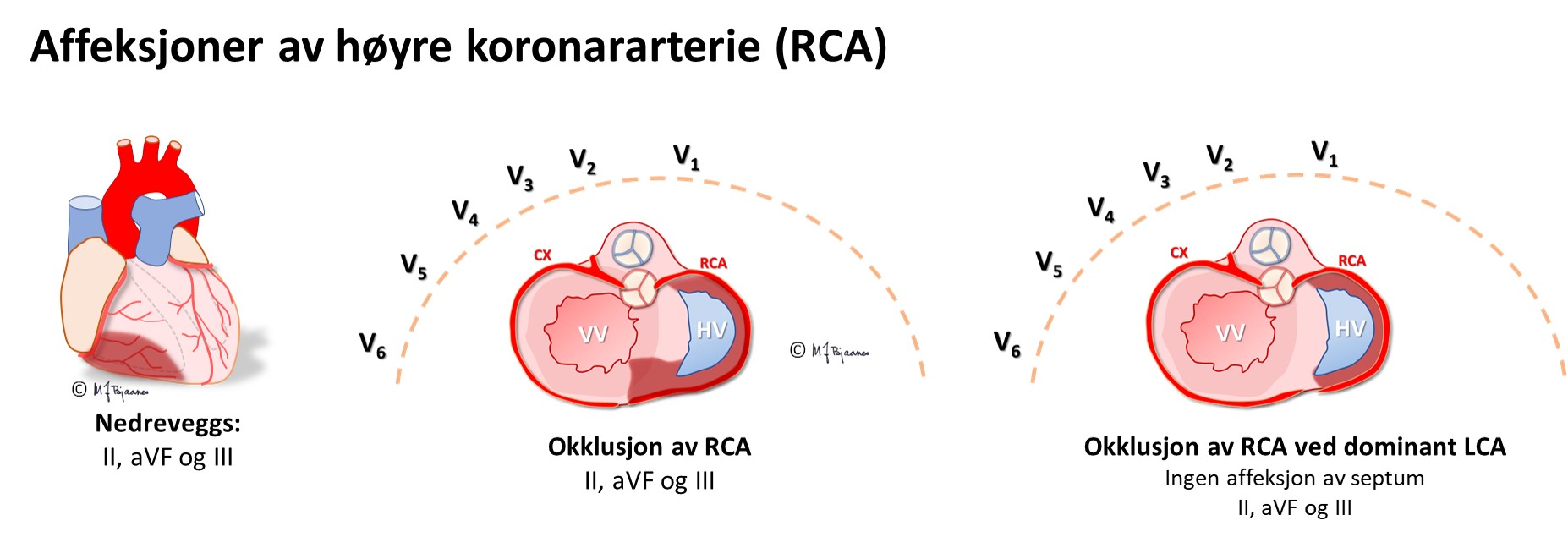
HUSK: Et EKG tatt tidlig i forløpet av et infarkt, kan være normalt. Hvis det er klinisk sterk infarktmistanke, ta nytt EKG med en halvtimes mellomrom de første par timene; ikke sjelden kommer infarktforandringene gradvis
HUSK: Sammenlikne med tidligere EKG hvis det er mulig (men ikke kast bort tid med det)
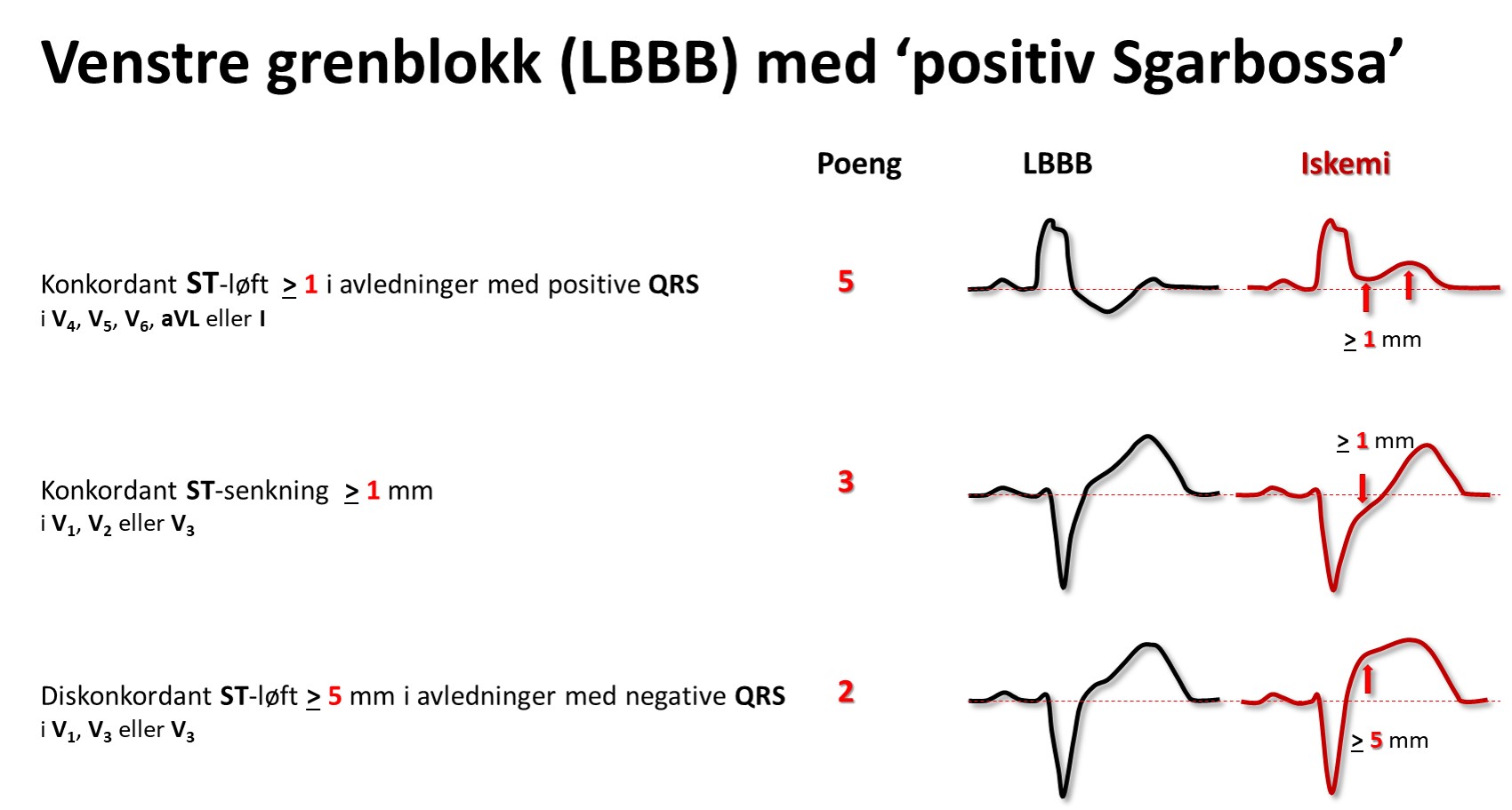
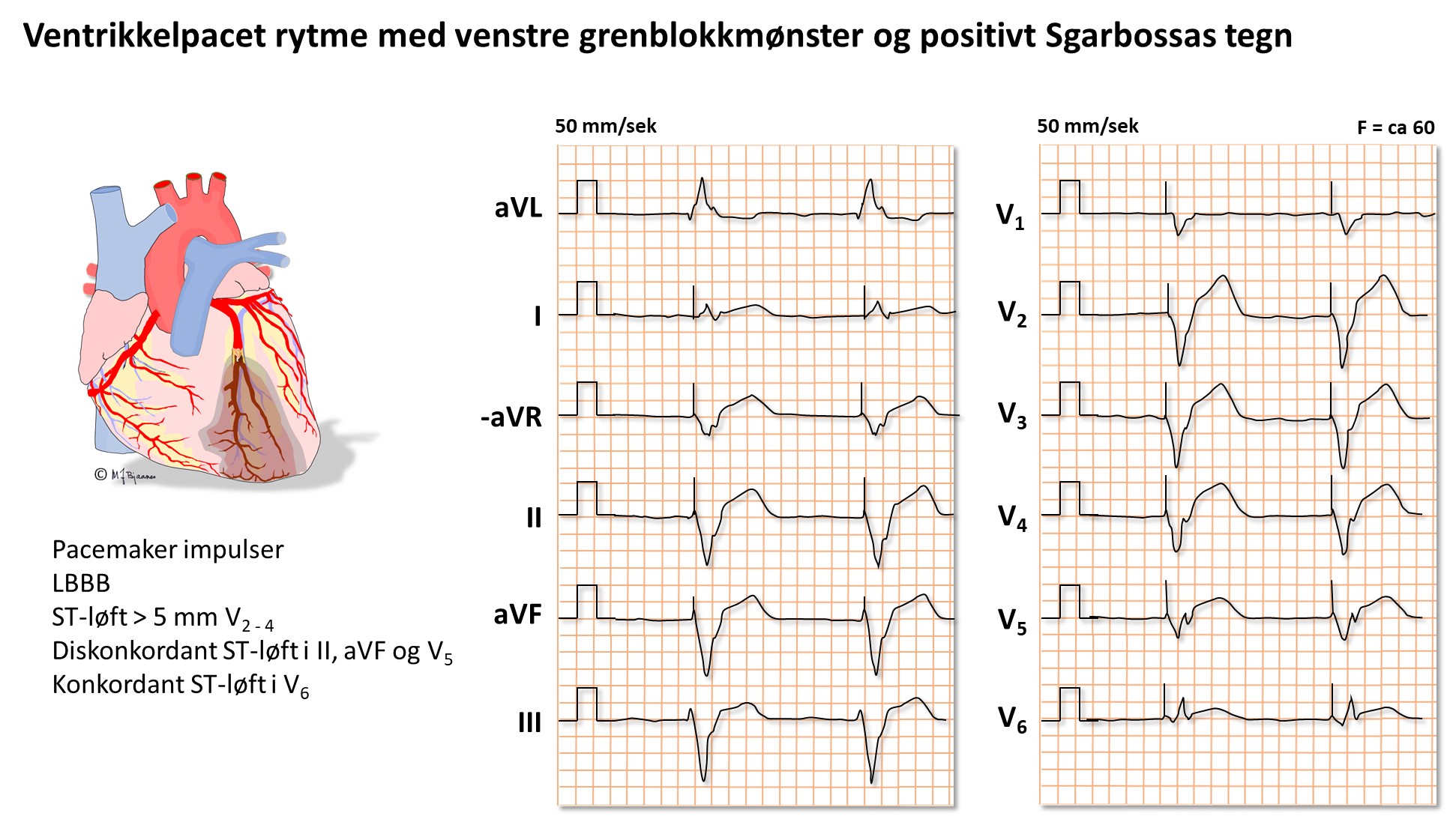
HUSK: Et venstre grenblokk kan maskere et STEMI. Infarktsuspekt klinikk med nyoppstått v. grenblokk skal derfor behandles som et STEMI
EKG kan ofte skille en okkludert ramus circumflexus (CX) fra en okkludert høyre koronararterie (RCA). Dette er viktig på angiografilaboratoriet fordi ramus descendens posterior noen ganger kommer fra circumflex (venstredominans), men oftest fra høyre koronararterie (høyredominans). De to pulsårene krever hver sin form på kateteret som brukes til å stake opp og blokke okklusjonen.
Et infarkt kan overses NÅR UTGANGS-EKG er unormalt
Ved venstre grenblokk (LBBB) peker som regel ST-avviket og T-bølgen vekk fra hovedutslaget i QRS; de er diskordante. Et konkordant ST-avvik og/eller T-bølge, gir mistanke om et pågående infarkt, og likeså et ST-løft på > 5mm (såkalte Sgarbossakriterier). Men ofte er det vanskelig å skille gammelt fra nytt før troponiner er analysert.
Et infarkt kan også feilaktig mistenkes når det er
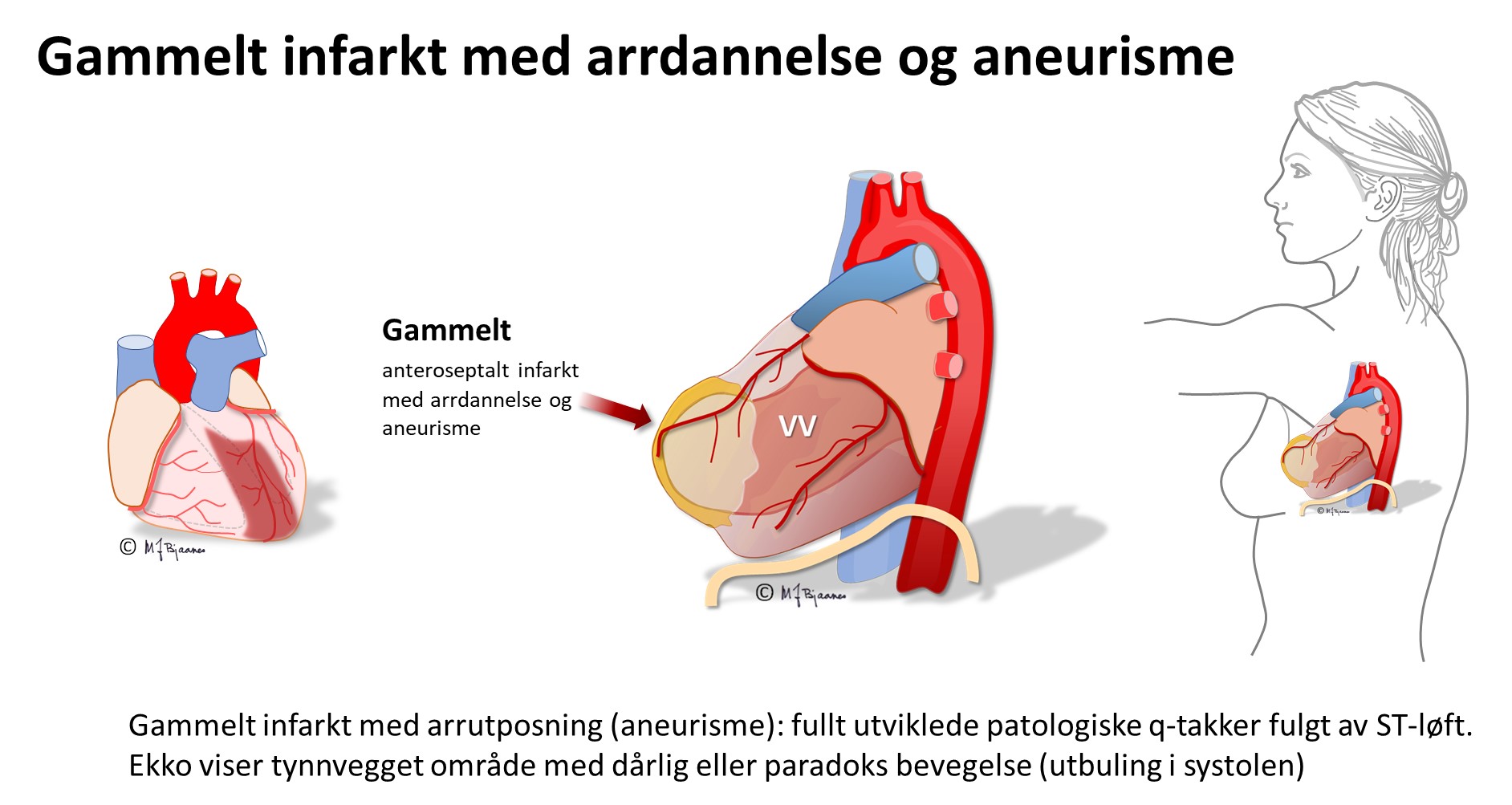
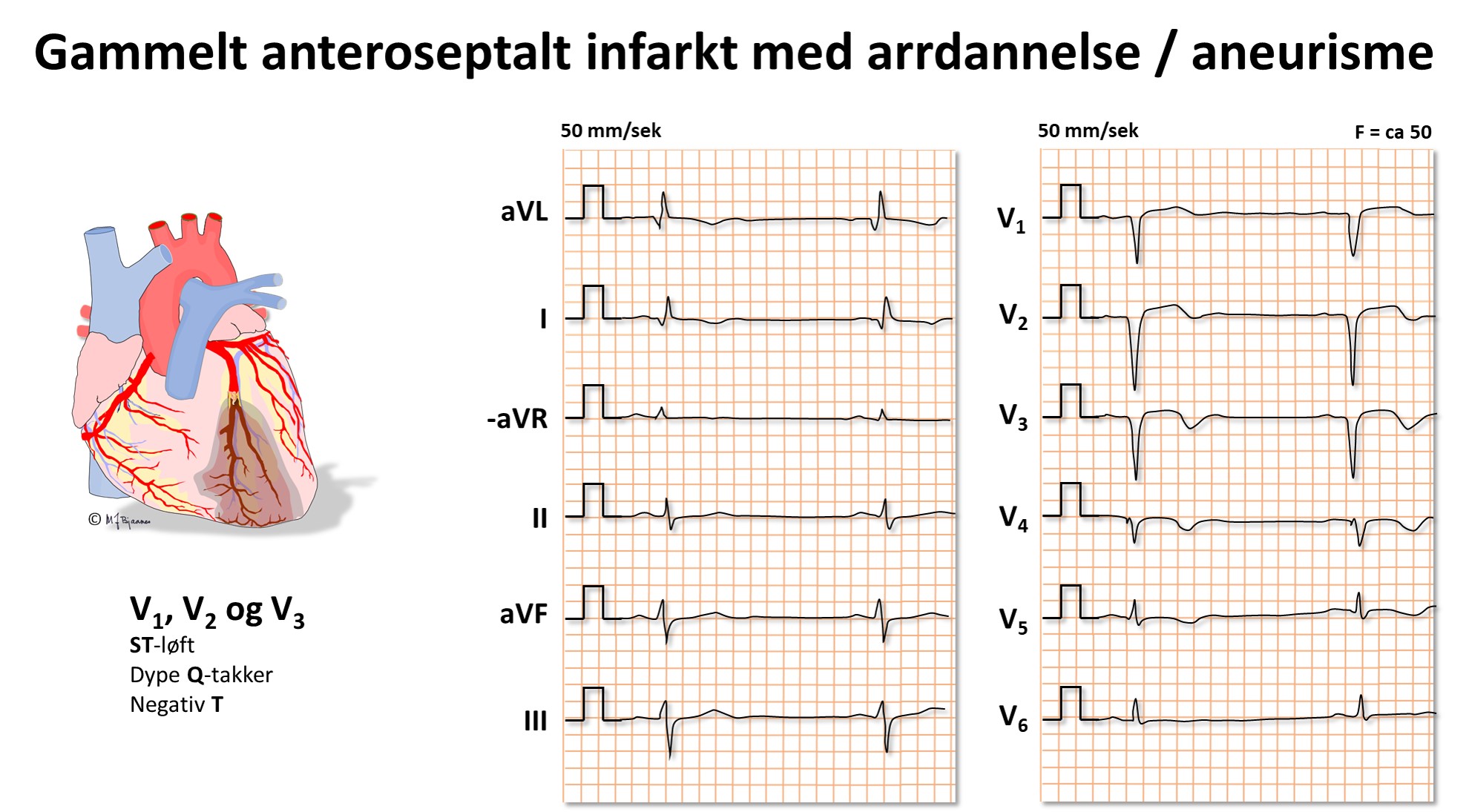
Gamle hjerteinfarktforandringer
Disse kan avspeile tapt muskelvev ved at det er

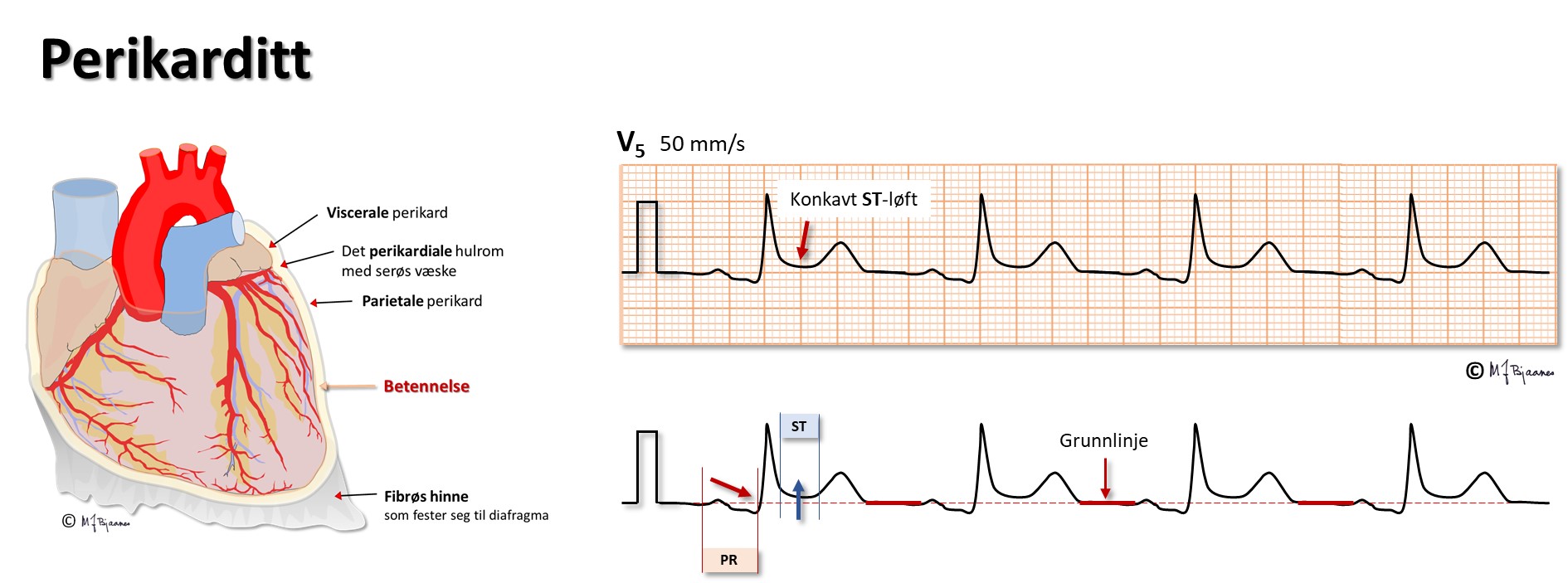
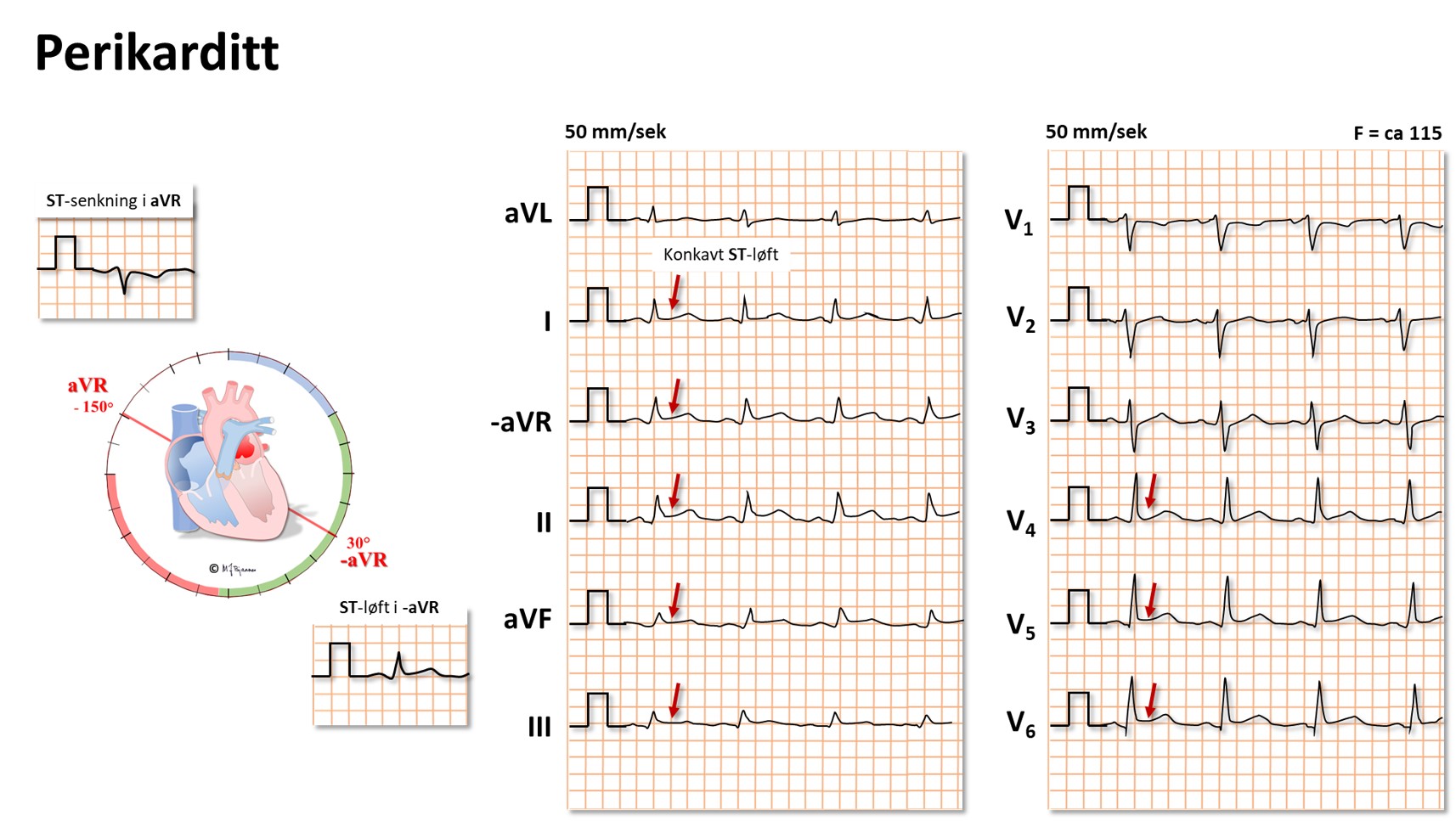
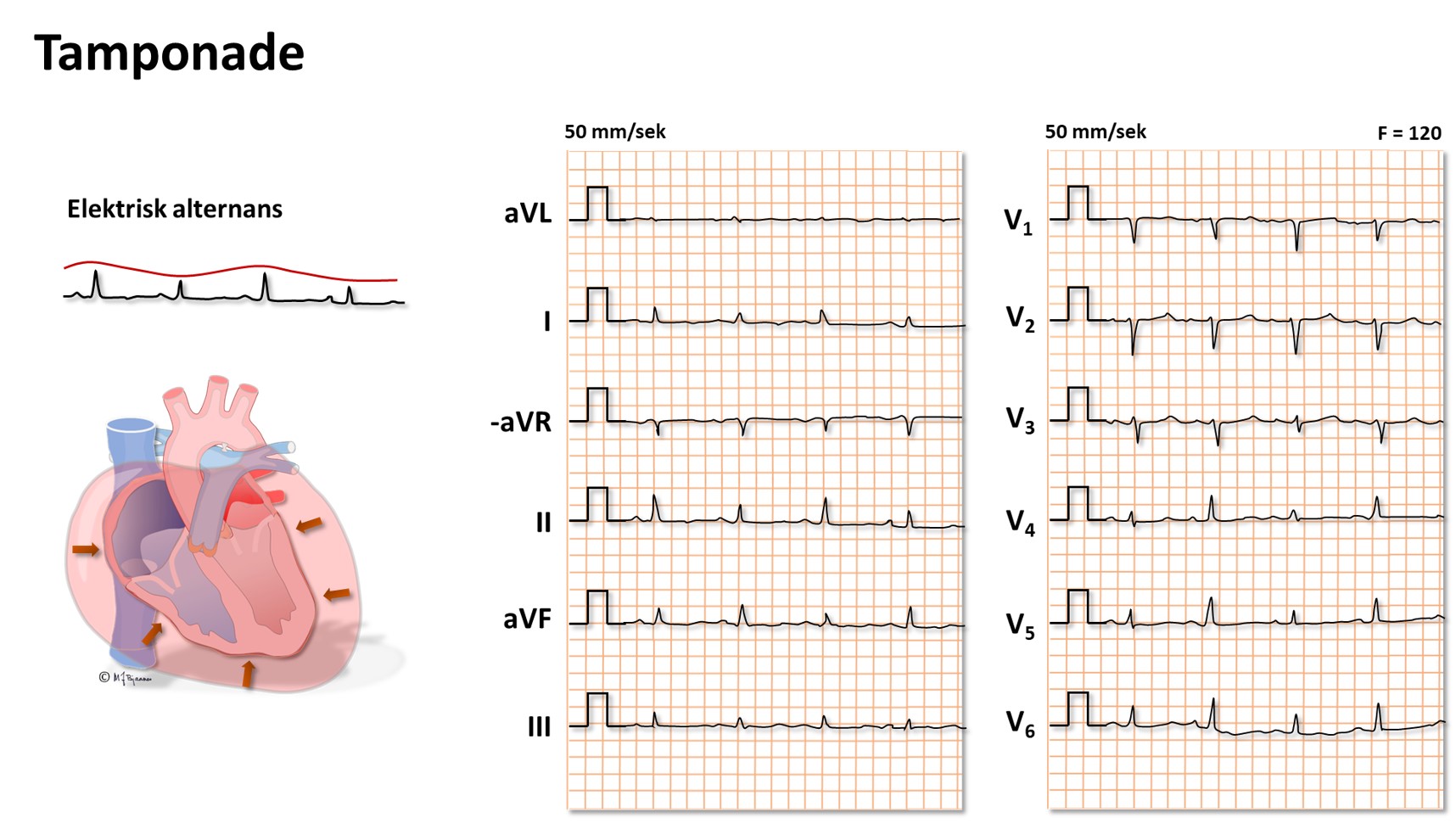
Perikardvæske og tamponade
Hvis det er mye væske i perikardhulen (betennelse, blødning), kan hjertets fylning bli hindret av det uelastiske perikard. Dette gir et karakteristisk klinisk bilde, og EKG forandres:
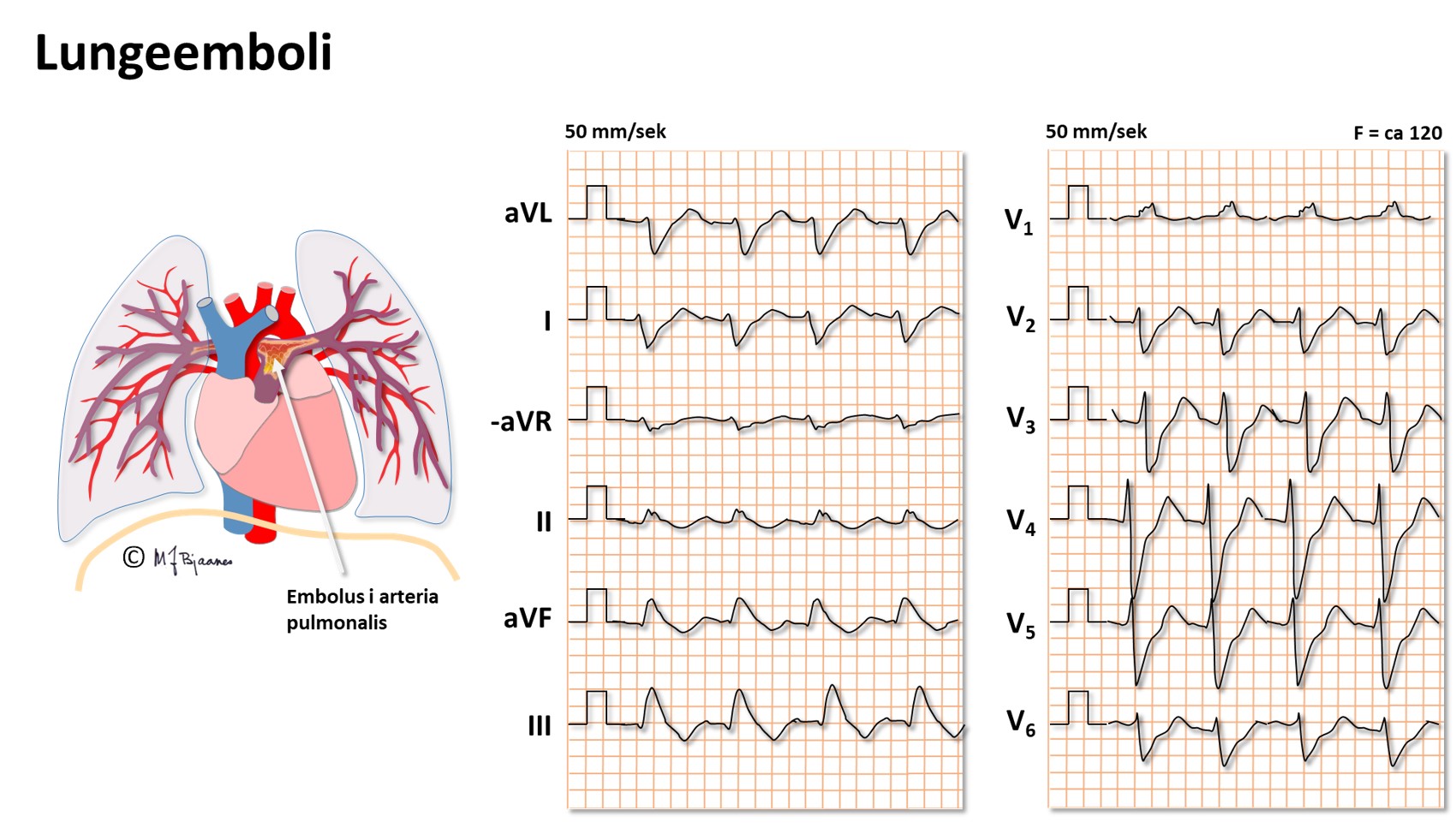
Hjertesvikt og tung pust
Hos en tungpustet pasient må en raskt finne ut om det er hjertet eller lungene som er hovedproblemet, men aldri glemme muligheter som feber, anemi, hyperventilasjon, tyreotoksikose mm. Det er sjelden at EKG er helt normalt ved hjertesvikt.

Her: Sinustakykardi, Høyre grenblokk (RBBB), Negativ T i III, Medurs rotasjon av QRS-aksen
Ofte sees også:Høyre aksedeviasjon + dominant R i V1, Høyre atrieforstørrelse (P pulmonale), Atriale takyarytmier – Atrieflimmer, atrieflutter eller atrietakykardi
Høyre ventrikkelhypertrofi vil vises ved ett eller flere tegn, som

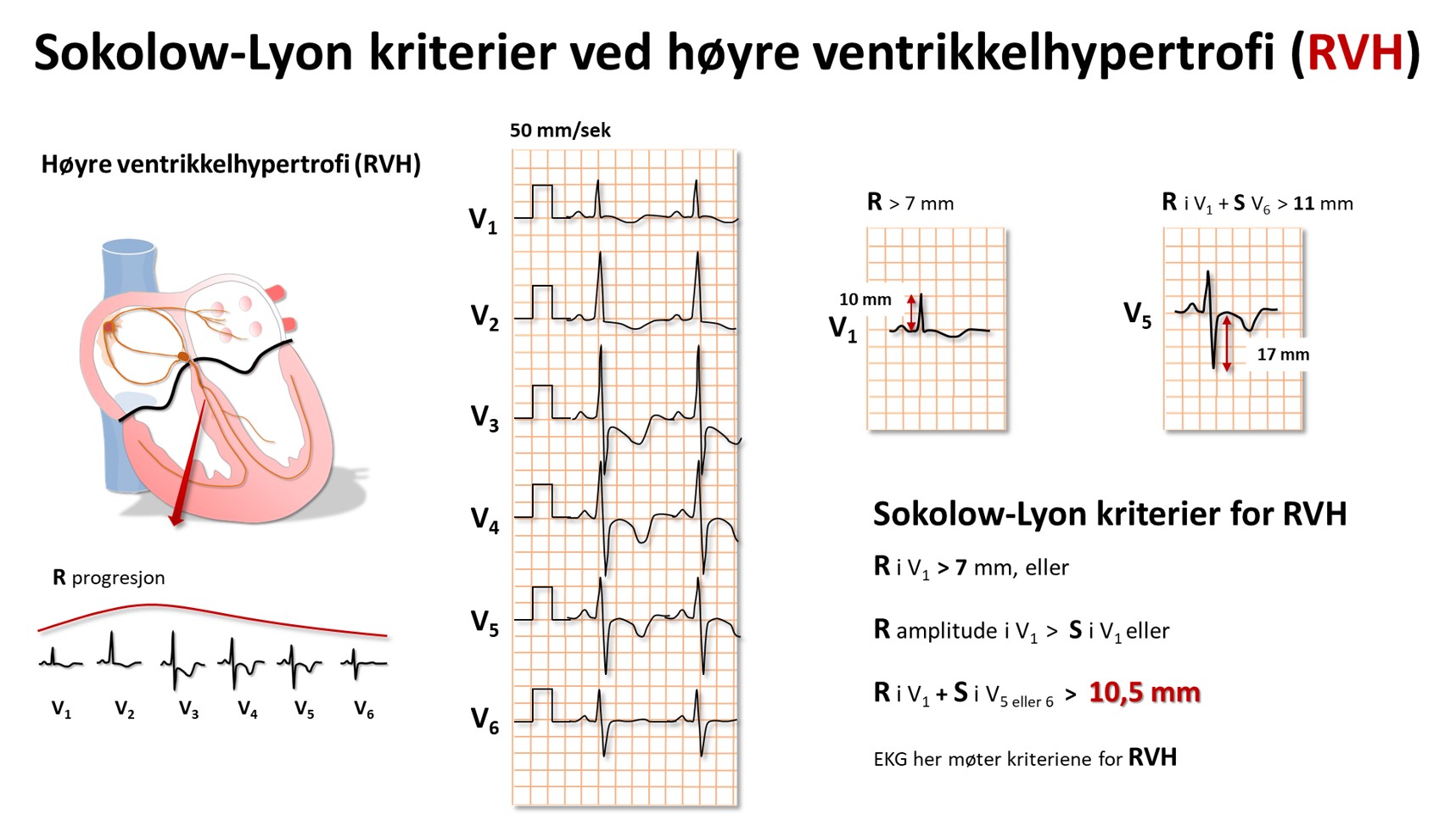
Sokolow-Lyon (R i V1 + S i V5 eller 6 > 10,5), Høyre akse(deviasjon), P pulmonale, Ofte inkomplett RBBB
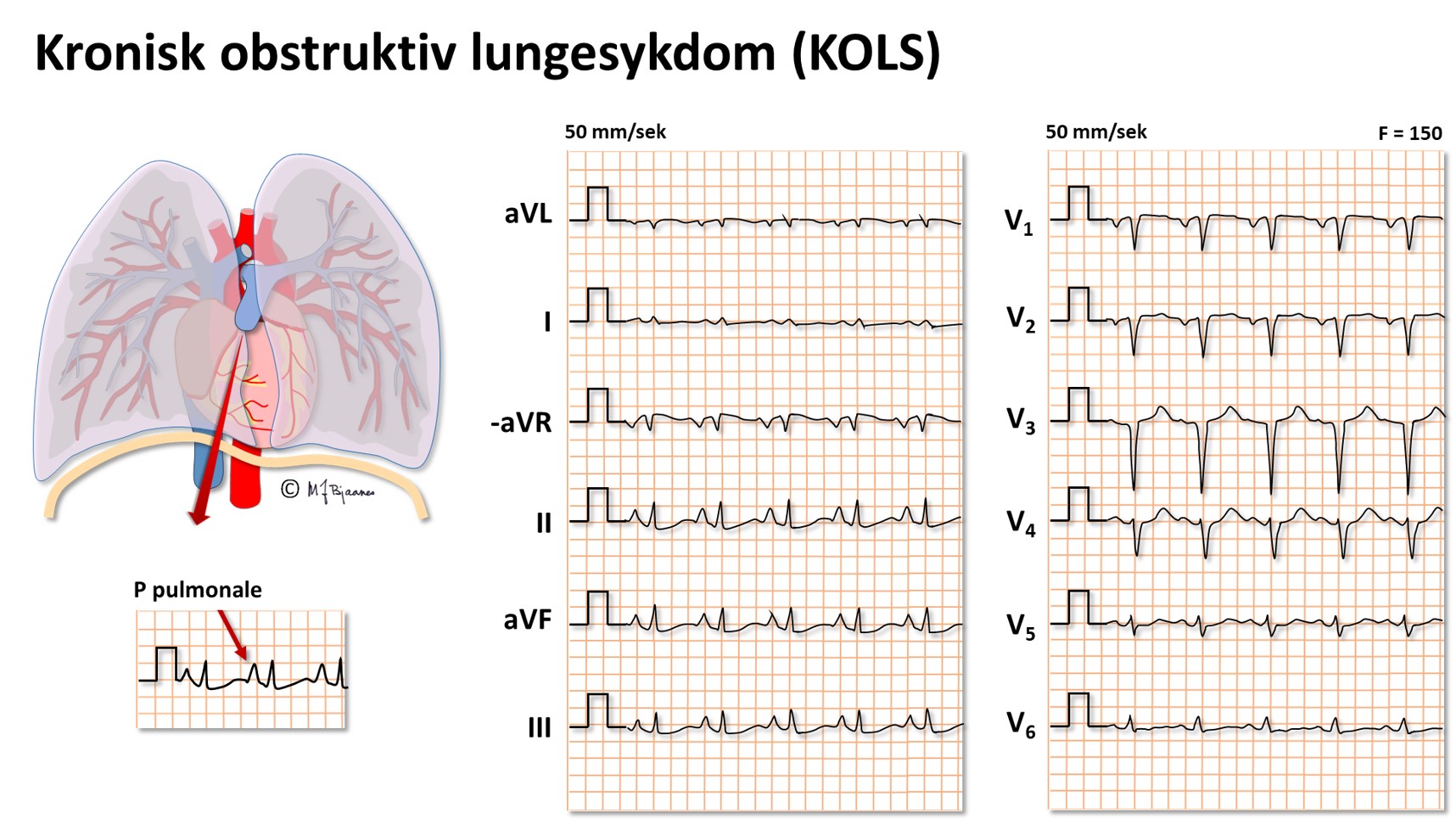
Kronisk obstruktiv lungesykdom (KOLS)
Ved KOLS er det gjerne komponenter av astma, bronkitt og emfysem som hver for seg kan påvirke hjertet og EKG forskjellig. Emfysemet gir svinn av lungevev, så brysthulen utvides og hjertet blir anatomisk mer vertikalt stilt. Det kan bli høyresidig hypertrofi på grunn av det økte arbeidet med å presse blodet gjennom lungekar med mer motstand. Septum kan (anatomisk) rotere medurs fordi høyre kammer blir utvidet, så den prekordiale rS-til-Rs-overgangen forskyves mot aksillen, eller aksedreiningen kan bli motsatt, moturs og mot høyre på grunn av høyrehypertrofi. Økt lungekarmotstand kan redusere tilbakestrømmen av blod til venstre side, og den kroniske reduksjonen av preload gir svinn av muskelmasse og elektrisk aktivitet her. De ekstra godt luftfylte lungene pakker seg rundt hjertet og ettersom luft har høy elektrisk motstand, blir QRS-utslagene små. Resultanten av dette blir at EKG ved uttalt KOLS sjelden er helt normalt, men det er et veldig heterogent bilde der sinustakykardi, vertikal P-akse (>70°), høyre hypertrofi, og enten høyre eller venstre aksedeviasjon er de vanligste komponentene.
Definisjonen av VVH er venstre ventrikkels muskelmasse > 116 g/m2 hos menn og > 104 g/m2 hos kvinner. Økningen kan vises ved 1: tykkere vegg, 2: større kammer, eller 3: 1 og 2 kombinert. Sarkomerene øker i antall og størrelse i hver celle, mens celletallet ikke øker. Fysisk aktive personer har større hjertemuskelmasse enn de inaktive, og kan ha ikke-sykelig hypertrofi. Ved patologisk hypertrofi, som når venstre ventrikkel har arbeider mot forhøyet motstand (aortastenose, hypertensjon) eller har en hjertemuskelsykdom (hypertrofisk kardiomyopati), vil det i tillegg være infiltrasjon av betennelsesceller og bindevev (fibrose).
Hos topptrente skal sykelige VVH-tegn gis mistanke om underliggende hjertemuskelsykdom.
Det er ingen sterk korrelasjon mellom ekkokardiografisk påvist venstre ventrikkelmasse og EKG-målene. Det kan skyldes mange forhold: hjertekammeret har ikke den ideelle formen som masseberegningen forutsetter, og målingene er operatøravhengige. Muskelhypertrofien kan være ujevnt fordelt i hjertet. EKG på sin side er følsomt for elektrodeplassering, hudmotstand, lungevolum, hjertets plass i toraks og, ikke minst, graden av myokardfibrose. Det er derfor ikke overraskende at ekkofunn korrelerer best mot MR-funn, mens EKG er best til å angi risikoen for komplikasjoner som hjertesvikt og død.
Det er derfor viktig å kunne stille diagnosen sykelig venstre ventrikkelhypertrofi: ved hypertensjon skal behandlingen da intensiveres, ved aortastenose styrker det operasjonsindikasjonen, og en atlet kan få konkurranseforbud. For allmennlegen er derfor VVH-diagnostikk viktig.
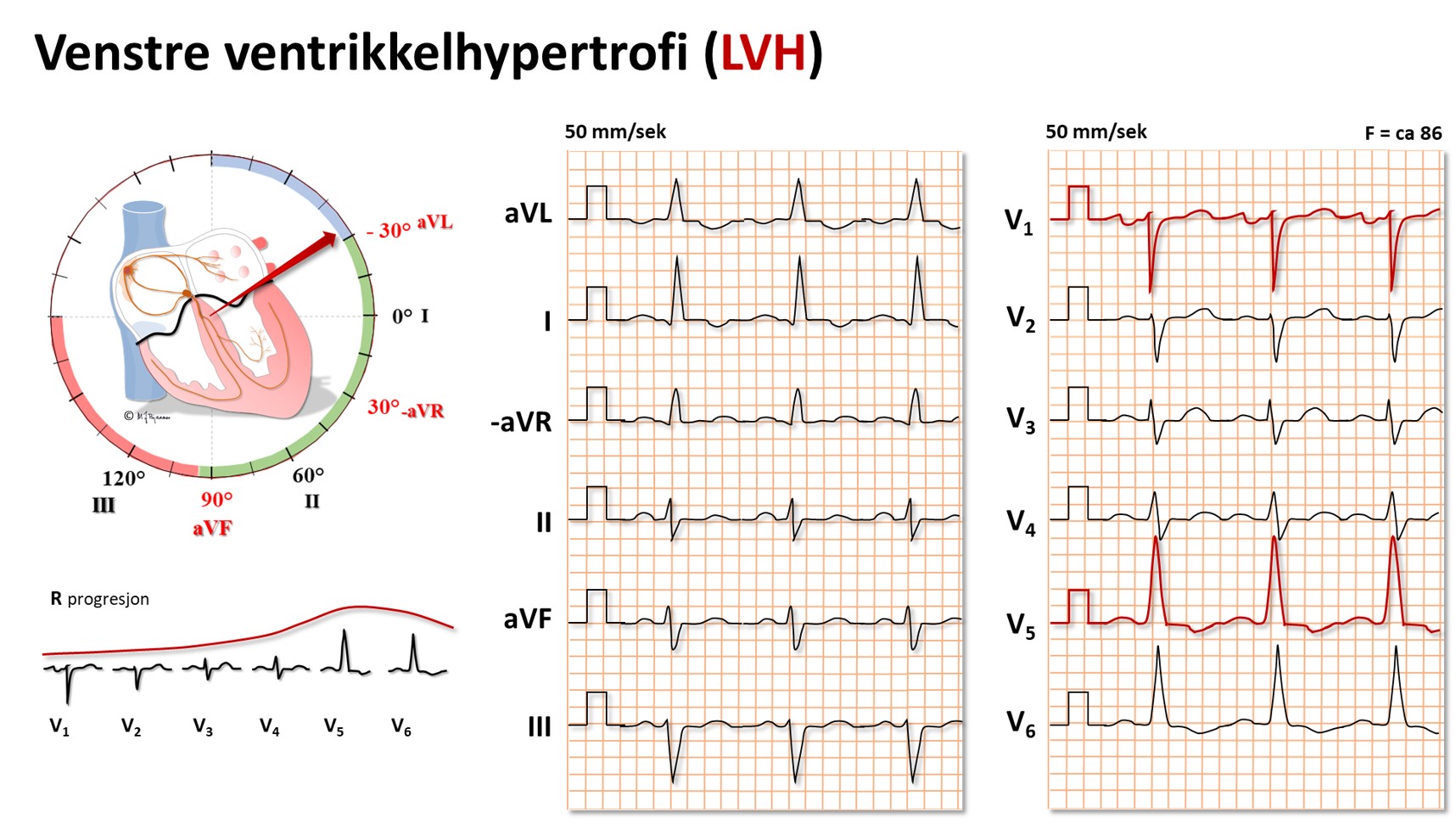
Økte QRS-amplituder
er en følge av økt muskelmasse. Vanligvis er ikke totalt QRS-utslag (fra høyeste topp til laveste bunn) >2 mV (20 mm) i standardavledninger og/eller >3 mV (30 mm) i prekordialene. Veltrente unge, og da særlig menn, kan ha nær sagt hvor store utslag som helst, så sant det ikke er samtidige tegn på annen patologi (de har «idrettshjerte»). En rekke forhold kan imidlertid redusere QRS-utslagene og dermed maskere en ventrikkelhypertrofi:
QRS-akseforandringer
Når muskelmassen øker, kan hjertet remodelleres både elektrisk og anatomisk, og det gir endret QRS-hovedakse. Ofte dreier den forover og gir større utslag i V1-V6, men den kan også dreie oppover og bakover. Det siste vil gi større R i aVL (opp mot venstre skulder) og dypere S i V3 (bakover).
Bredere QRS med slakkere start
Normalt er QRS < 100 ms. Ved inflammasjon/fibrose vil impulsutbredelsen bli langsommere og kan gi et lett intraventrikulært ledningshinder (QRS100-120 ms). Samtidig kan R-toppen i V5-V6 bli forsinket (>50 ms fra start av q). Forsinkelse i impulsutbredelsen kan også vises som fragmentering (hakk eller pigg på R eller S).
Forstyrret repolarisering
Langsom impulsutbredelse skjer både fordi muskulaturen er tykkere enn vanlig, men særlig på grunn av fibrose. Det gir reversert repolarisering (fra endo- til epikard), som vises ved at ST-segment og T-bølge ikke er konkordante med QRS, men motstilte (diskordante). Normalt er det < 60° aksesprik mellom QRS og T, og er det større, med smale QRS, skal man tenke kammerhypertrofi, gammelt hjerteinfarkt eller kardiomyopati.
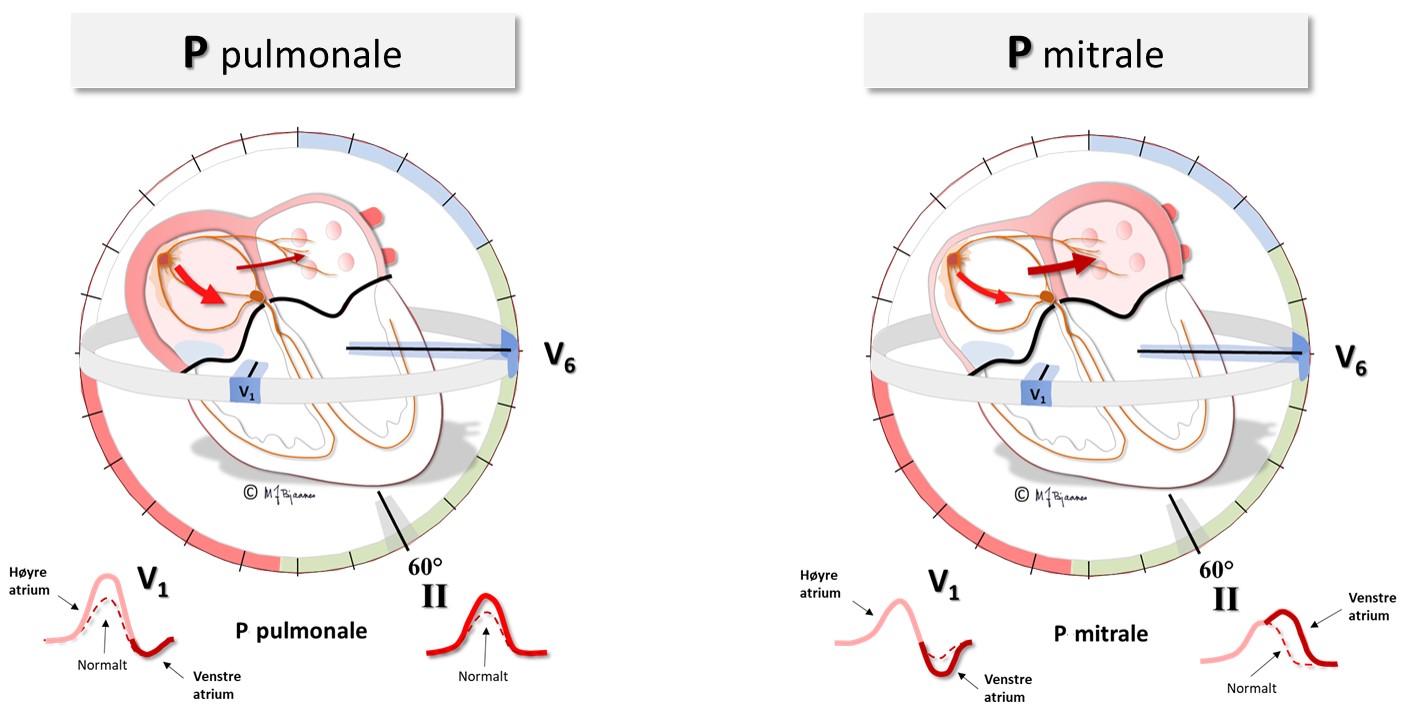
P-bølgeforandringer
Ved fibrose blir hjertemuskelen stivere i diastolen, venstre atrie belastes, blir større og dreier bakover, og i V1 kan vi se en negativ P-terminale (40ms, 0,1 mV).
Sokolow-Lyons kriterier
Den klassiske beskrivelsen i lærebøkene er Sokolow og Lyons, som baseres på at det blir økte elektriske krefter forover mot venstre, det vil si at S i V1 og R i V5-6 øker. Summen av utslagene i mm (ved standard forsterkning, 10 mm/mV) skal normalt være < 35 mm, men nordmenn er ofte både kraftige og spreke, så < 37 mm grense brukes ofte hos oss. Menn har større utslag enn kvinner, yngre mer enn eldre, og veltrente mer enn utrente, så en må bruke skjønn heller enn absolutte grenser.

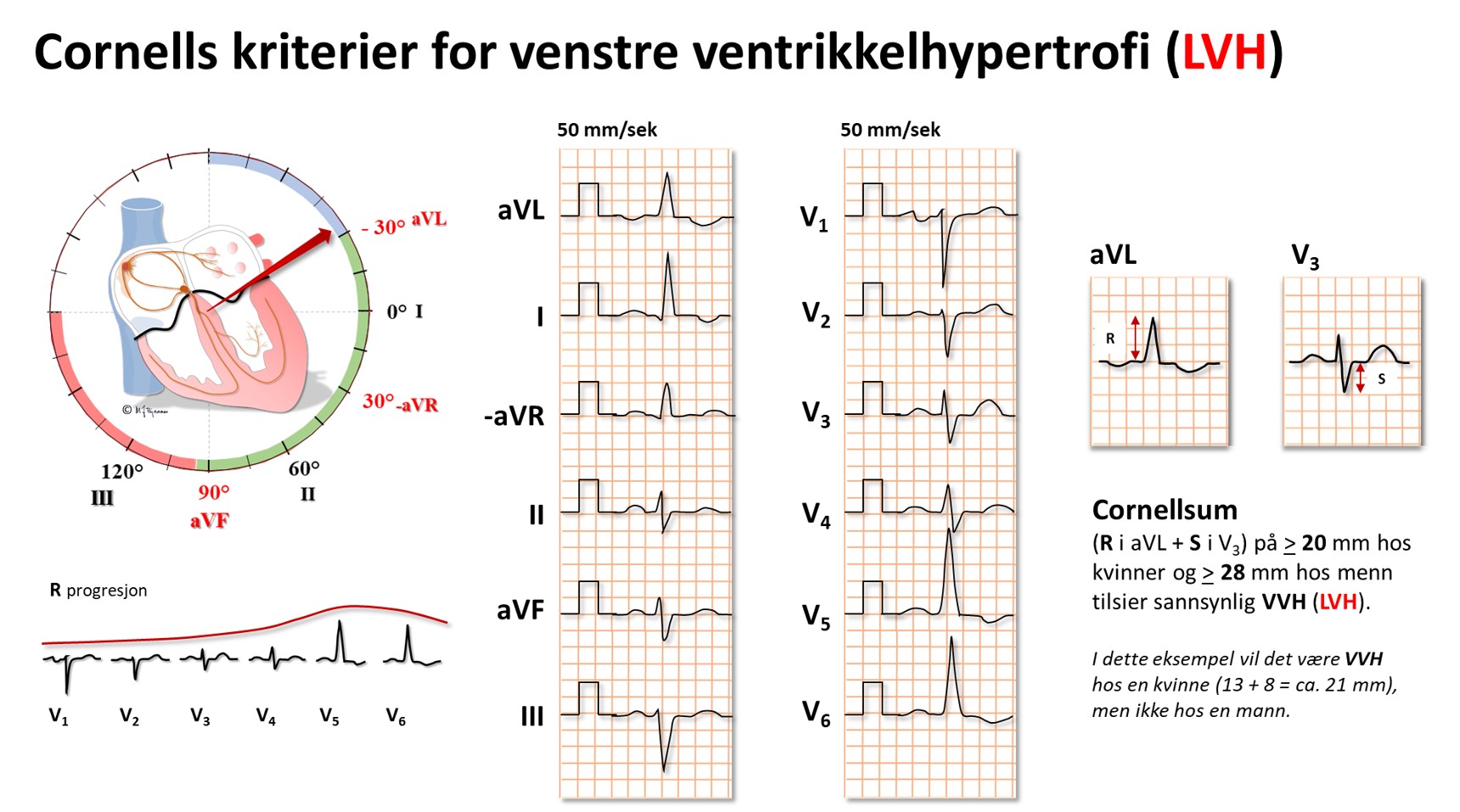
Cornells kriterier
Hos mange fører hypertrofien til at apex dreies oppover mot venstre skuldrer og de elektriske kreftene svinger opp til venstre og bakover. Legene ved Cornelluniversitetet i New York lagde sine alternative kriterier i form av summen av utslaget opp mot venstre (aVL) + utslaget bakover (vi bruker ikke ryggelektrode, så det ble S i V3). En Cornellsum på ≥ 20 mm hos kvinner og ≥ 28 mm hos menn tilsier sannsynlig VVH.
Cornellsummen oppdager en større andel av de med VVH enn det Sokolow-Lyon gjør, men metodene overlapper ikke, slik at det er lurt å vurdere begge.
Ved sykelig VVH det også bli langsommere impulsutbredelse. Det gir litt bredere QRS, som blir utnyttet i et volt-varighetsprodukt der Sokolow-Lyon- eller Cornellsummen multipliseres med QRS-varigheten i ms. Cornellproduktet er en del brukt i Norge: (R i aVL + S i V3 + tillegg av 6 mm for kvinner) x QRS varighet (ms). Et produkt > 2440 tilsier VVH.
Romhilt-Estes formel
er nok den EKG-formelen som fanger opp flest forandringer i EKG
| 3 poeng | I en standardavledning: en R eller S >2 mV (20 mm) Prekordial S i V1-2 eller R i V5-6 > 3 mV (30 mm) |
| 3 poeng | ST-T-aksene motstilt QRS |
| 3 poeng | Negativ P-terminale i V1 |
| 2 poeng | Venstre aksedeviasjon (mer venstre enn -30°) |
| 1 poeng | QRS-bredde ≥ 0,09 |
| 1 poeng | Tid fra q til R-topp > 0,05 s |
| Maks poengsum 13, VVH ved ≥ 5 poeng. | |
Idrettshjerte
Hos en veltrent vil hjertemuskelen bli tykkere, kamrene utvidet (særlig det tynne høyrekammeret), og den økte vagusstimuleringen gir langsom puls og store slagvolum. Men det skal ikke være økt fibrose, og derfor verken ST-T-bølgeavvik, venstre aksedeviasjon eller venstre atriebelastning.
Hypertrofisk kardiomyopati (HCM) er en viktig differensialdiagnose til idrettshjerte. HCM skyldes muterte/nedarvede genfeil som styrer muskelproteindannelsen, og gir en kraftig fortykket og stiv hjertemuskel, som regel med fibrose. Sykdommen disponerer for plutselig død. VVH mistenkt ut fra voltkriterier alene tilsier ikke videre utredning, men hvis det er annen patologi i EKG, en slektshistorie som gir mistanke, eller symptomer som brystsmerter, arytmifølelse eller uforklart besvimelse, skal en gå videre.
En annen viktig differensialdiagnose til treningshjerte er ARVC (Arrhythmogenic Right Ventricular Cardiomyopathy). Denne sykdommen skyldes oftest mutasjoner i gener for proteiner i desmosomene, som danner limet mellom cellene. Sykdommen gir etter hvert omdannelse av myokardvev til bindevev og fettceller (i både høyre og venstre ventrikkel). Pasientene har økt risiko for plutselig død i ung alder, og noen utvikler hjertesvikt. Langvarig hard trening synes å fremskynde sykdomsutviklingen. Diagnosen stilles ut fra et sett kriterier som omfatter familiehistorikk, genetiske analyser, EKG-forandringer, ekkokardiografi og MR.
Diverse kliniske situasjoner som kan endre EKG
Hypotermi
Man kan se bradykardier, breddeøkte komplekser og intervaller, markerte J-bølger og muskelstøy fra skjelving. Det kan bli ekstrasystoler, ventrikkeltakykardi, ventrikkelflimmer eller asystole.
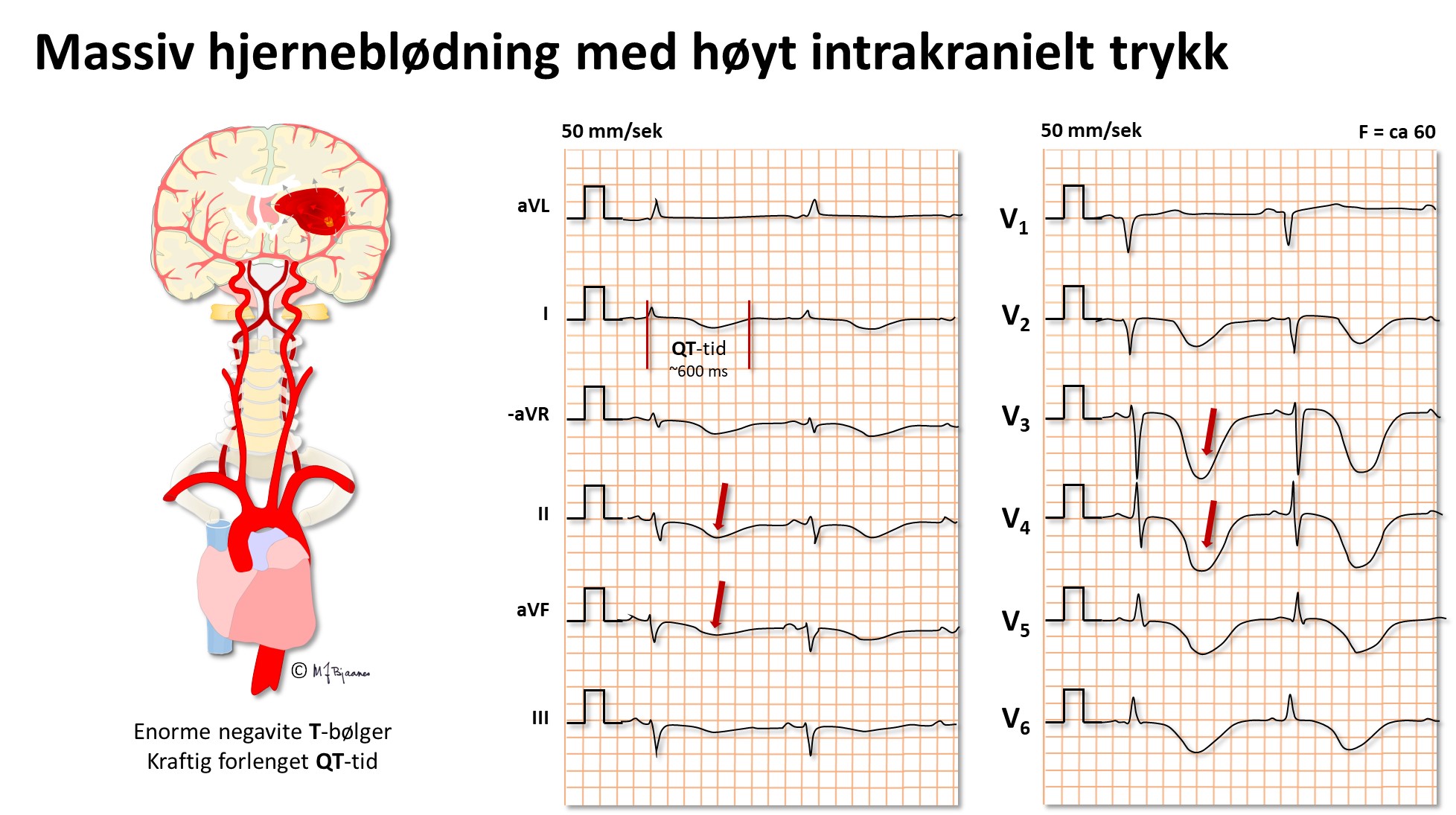
Hjerneblødning og høyt intrakranielt trykk
Kan forandre EKG. Dype brede T-bølger er karakteristisk, likeså bradykardi.
Intoksikasjoner
Man kan se brady- og takyarytmier, breddeøkte QRS, ST-avvik, påvirket QT-tid og T-bølgeforandringer, beroende på hva slags agens som er inntatt.
Parkinsons sykdom
Skjelvingene kan gi muskelstøy, mer i standardavledningene enn i prekordialene ettersom ekstremitetene rammes mest.
Strømskade
Fører i blant til arytmier.
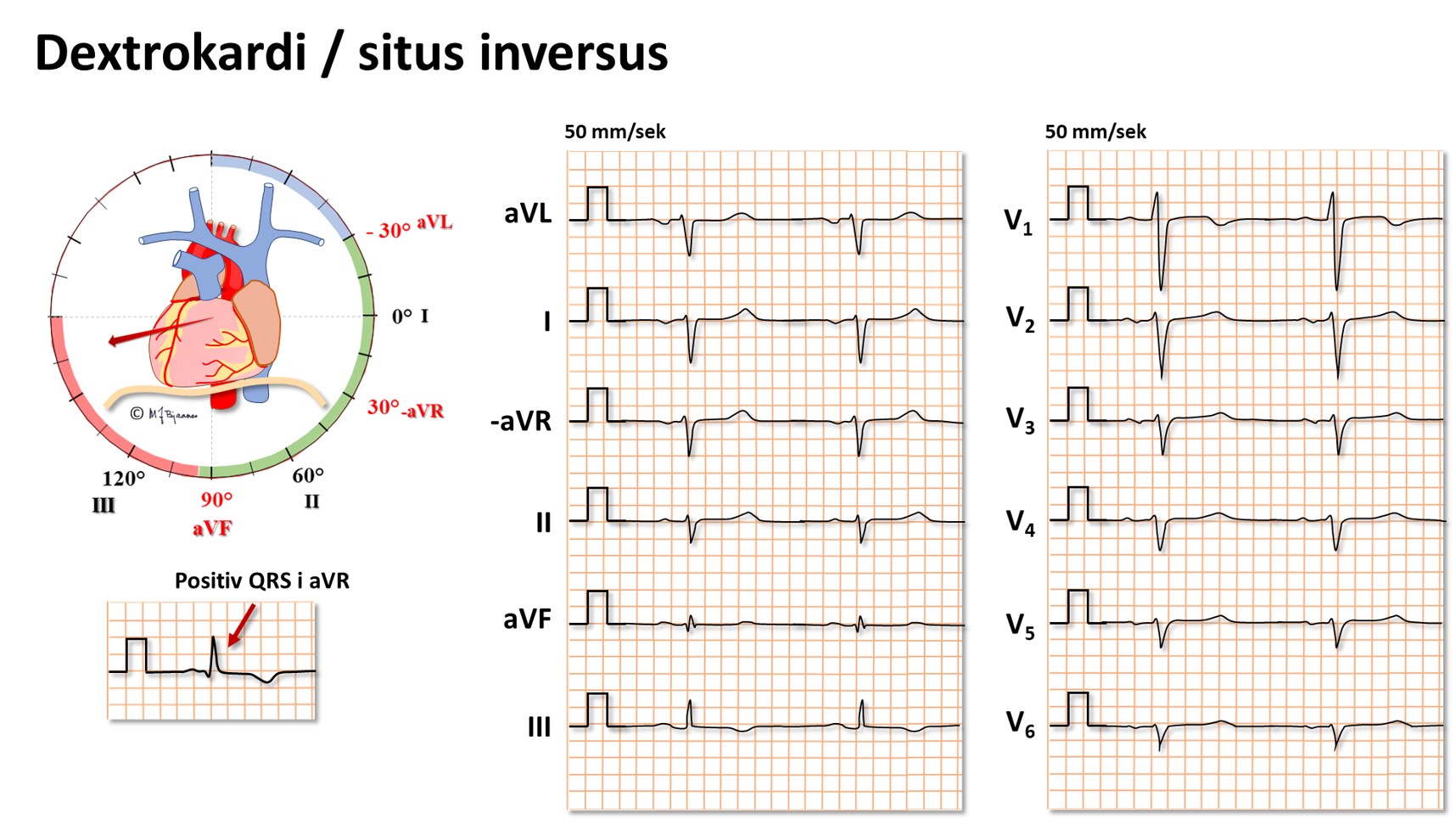
Dextrokardi og situs inversus
Hos 1 av 12000 er hjertet plassert speilvendt i toraks (dextrokardi), ofte som ledd i en total situs inversus hvor alle organer er speilvendt. Da blir naturligvis EKG annerledes, men det blir normalt hvis alle elektrodene plasseres speilvendt. EKG nedfor viser: ekstrem høyre akse deviasjon, positiv QRS i aVR, negativ R-progresjon i V1 - V6, små utslag i V3-V6 og gjennomgående negative P og QRS i frontalplanets avledninger.
Misdannelser i hjerte-kar
De som er vokst opp med medfødte misdannelser i hjertet (GUCH, grown up congenital hearts), kan ha alle slags anomalier i EKG
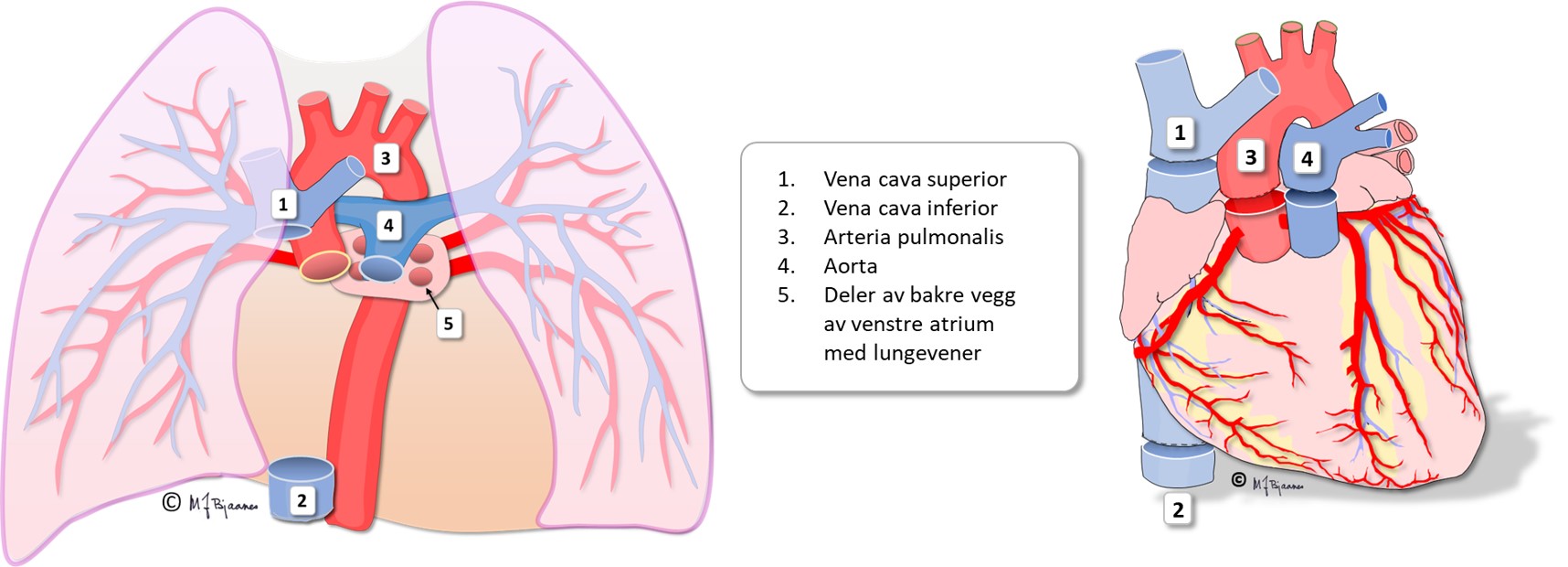
Hjertetransplanterte
Det gamle hjertet fjernes under operasjonen, så bare baksiden av venstre atrium blir igjen som feste for det nye hjertet. De store karene koples til de tilsvarende i det nye hjertet: hulvener, lungearterie, og aorta. Den nye sinusknuten gir en hvilepuls på rundt 100/min fordi den er denervert. Vi vet ikke helt hva det skyldes, men det er vanlig med litt bredere QRS med rSr’ i V1 (inkomplett høyre grenblokk) eller ev. et fullt høyre grenblokk hos transplanterte. Denerveringen gjør også at det nye hjertet mangler smertesans, så EKG blir viktig i oppfølgingen.
Tekniske feil ved EKG
Feil filtersetting
gjelder særlig muskelstøyfilteret (30-40 hertz), som er nyttig ved arbeidstest, skopovervåking og langtidsregistrering, men som ikke skal brukes ved hvile-EKG fordi QRS ved filterbruk får slakkere start og avslutning, blir bredere, og klippes ned i snitt rundt 20%. Det ødelegger især for hypertrofidiagnostikken, men også oppsplitting av QRS (fragmentering) ved myokardfibrose kan forsvinne.
Feilplassering
Hvis elektrodene plasseres på kroppen (truncus) i stedet for på ekstremitetene, vil QRS-aksen forandres (dreies mot høyre), og særlig diagnostikken av nedreveggsinfarkt blir feil: normale «kan få» et infarkt, og hos infarktsyke kan det skjules. Det er bedre å lirke en benelektrode på plass litt nedenfor lyskebåndet enn å feste den på crista iliaca. Jordelektroden, derimot, kan festes på magen hvis støvletter og strømpebukser i vinterkulden gjør det upraktisk å bruke høyre ben.
Feil plassering av prekordialene (V1-V6) gjelder særlig høydenivået: ett interkostalrom for høyt eller lavt forstyrrer tolkningen av det anteroseptale QRS og T-bølgene i hele forveggen. Når V5 og V6 ikke er plassert langt nok ut, kan en overse at et hjerte er forstørret.
Standardavledningene forbyttes ikke sjelden, og det kan gi en bizarr QRS-akse. Ser man på de «unipolare» aVR, aVL og aVF, er det som regel lett å forstå hvordan elektrodene er plassert.