
Et symptom kan være nyoppstått eller forverring av en kjent plage. Det er viktig å huske at også kreftpasienter kan få «vanlige» akutte sykdommer som blindtarmbetennelse og hjerteinfarkt. Uavhengig av om konsultasjonen er akutt eller planlagt kan man likevel ofte ta utgangspunkt i hvordan pasienten har det nå sammenliknet med tidligere. Er noe tilkommet, eller har noe endret seg?
Kreftpasienter kan ha mange symptomer, og det er vanskelig å få kartlagt alle i en konsultasjon. En generell utfordring i intervjusituasjonen er at leger for fort fokuserer på ett bestemt forhold uten å avklare med pasienten om dette er det viktigste for begge akkurat nå – legen tar en implisitt avgjørelse på vegne av pasienten og seg selv om hva som er viktig i situasjonen.
En systematisk symptomkartlegging vil kunne sikre at endringer eller nyoppståtte symptomer fanges opp uavhengig av pasientens spontane rapport og legens evne til å huske å stille alle «riktige» spørsmål. En systematisk symptomkartlegging består av det medisinske intervjuet supplert med ett eller flere standardiserte kartleggingskjema/spørreskjema. Den vil kunne føre til en sammenlignbar og målbar beskrivelse av plagene og lede til målrettet utredning og tiltak, slik at utvikling av symptomene over tid og effekt av tiltak kan følges. Det er vist at en slik strukturert tilnærming bidrar til å redusere pasientens symptomer, bedrer kommunikasjon mellom lege og pasient og pasientene blir mer fornøyd med helsehjelpen. Du kan også spare tid, fordi du ikke behøver å gå detaljert inn på symptomer som pasienten scorer lavt på.
Skjemaene kan være papirbaserte eller elektroniske. Ved å benytte slike skjema kartlegges pasientens egen vurdering av intensiteten til de ulike symptomene det spørres om. Det er vesentlig at en slik kartlegging gjentas gjennom sykdomsforløpet da symptomene ofte er sammensatte og kan endre seg. De standardiserte spørreskjemaene sikrer at symptomkartleggingen blir så lik som mulig ved hver konsultasjon og gjør den mer oversiktlig, pålitelig og sammenliknbar fra gang til gang.

Elektronisk symptomkartlegging.
Pasienten registrerer symptomer før konsultasjon. Legen går deretter gjennom resultatene sammen med pasienten. Sammen beslutter de hensiktsmessige tiltak.

Eksempel på papirbasert skjema (ESAS)
Fordelen med papirbaserte skjema er at de er relativt enkle og gjenkjennbare, de gir et raskt overblikk over aktuelle plager, og det er enklere å prioritere i konsultasjonen. Ulempen er at de ikke er tilpasset den enkelte pasient, og dermed vil ikke alle spørsmål oppleves relevante i den gitte situasjonen. De enkelte skjemaene dekker heller ikke alle symptomer en pasient kan ha. Tilgjengeligheten av informasjonen for helsepersonell er også begrenset, og det er nødvendig å scanne dokumentene inn i journal eller skrive inn resultatene manuelt. Det er heller ikke mulig å stille tilleggsspørsmål mens pasientene fyller ut skjemaene.
Elektroniske skjema kan settes opp dynamisk, slik at pasienten får oppfølgningsspørsmål for de symptomene hvor de angir score over en gitt verdi. Elektroniske skjema vil kunne integreres med elektronisk pasientjournal. Ulempen er tekniske utfordringer/kompatibilitet med andre systemer og personvern/datasikring.
Generiske og spesifikke spørsmål om symptomer
Pasientenes subjektive gradering må følges opp med mer utfyllende spørsmål. I den videre utforskingen av pasientens symptomer er det et overordnet prinsipp at en del spørsmål er «generiske» og bør benyttes ved kartlegging av alle symptomer. De enkelte symptomene må i tillegg utforskes med mer spesifikke spørsmål.
Det må alltid gjøres en vurdering av pasientens funksjonsnivå. Bruk ECOG-klassifiseringen til dette (se egen faktaboks/lenke). Pasientens kognitive funksjon bør også vurderes og pasientens totalsituasjon, inkl. sosiale situasjon, bør kartlegges.
De «generiske» spørsmål som bør benyttes i kartleggingen av et symptom (fra tekstboks 13.4 i Nordisk lærebok) er:
Vær oppmerksom på at angst og depresjon er underdiagnostisert hos pasienter med kreft. Dette kan påvirke hvordan pasientene rapporterer sine symptomer. Tegn på underliggende depresjon kan f.eks. være høy score på flere symptomer samtidig eller nedsatt livskvalitet.
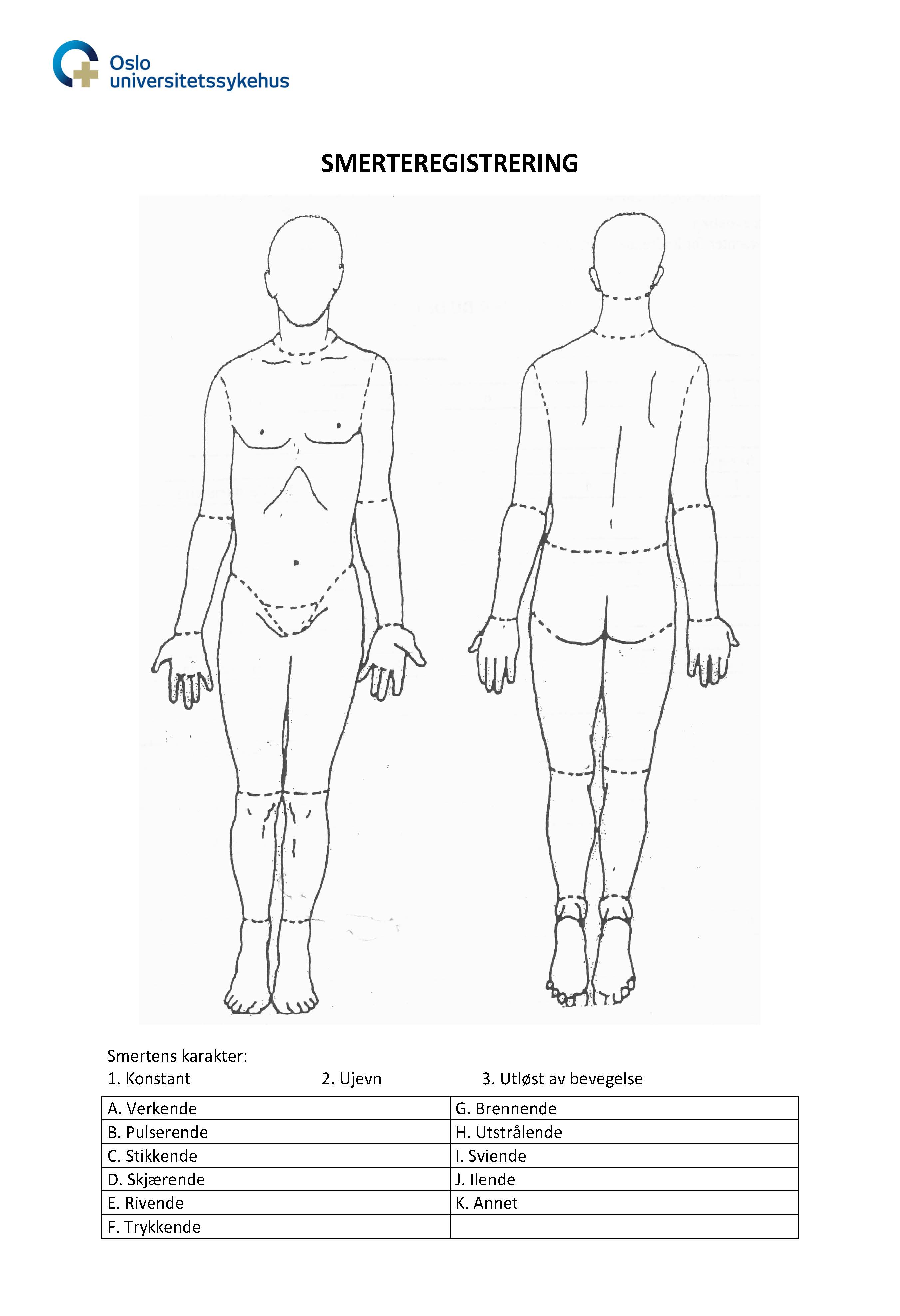
Smerte:
Kvalme/oppkast:
Kvalme og oppkast kan være svært plagsomt. Disse to plagene ledsages ofte, men ikke alltid. Det er derfor viktig å kartlegge både kvalme og oppkast spesifikt for seg.
Dyspné:
Dyspné oppleves ofte svært plagsomt, og er ofte ledsaget av angst og tap av livskvalitet. Behandlingen er ofte symptomlindrende, men eventuelle bakenforliggende årsaker bør vurderes og om mulig korrigeres. Se egen leksjon for symptomlindrende behandling.
 om ESAS.
om ESAS.



Praktisk gjennomføring av systematisk symptomkartlegging med ESAS
Pasienten kan fylle ut ESAS-skjemaet hjemme, eller før konsultasjon/visitt. I første fase av konsultasjonen må du legge til rette for at pasienten får fortelle fritt i størst mulig grad. Start med å få frem det pasienten selv ønsker å ta opp. Lag så en agenda for konsultasjonen ved å sette dette sammen med det du som lege biomedisinsk sett mener du må prioritere. Da vil pasienten få vite hva som er din plan for konsultasjonen, og dette vil både øke tilliten til deg som lege, pasienten vil oppleve seg bedre ivaretatt og – ikke minst – du får fram mest mulig viktig informasjon fra pasienten.
Det er viktig at du bruker resultatet av pasientens utfylling av ESAS i konsultasjonen, og at du FORTELLER pasienten at du vil bruke det. Gå gjennom skjemaet sammen med pasienten og bemerk pasientens angivelse på de ulike symptomene. Bemerk hvilke det er hhv. lav score (2 eller lavere) og høy score (3 eller over). Det vil som oftest være nødvendig å vurdere tiltak ved score ≥3. Dersom det er flere symptomer dette gjelder, må du utfra det som fremkommer gjøre en prioritering sammen med pasienten.
I andre fase skal du med utgangspunkt i hva som kommer frem i første fase, spørre mer målrettet om spesifikke forhold om de enkelte symptomene og sammen med pasienten komme frem til tiltak. Supplerende undersøkelser må alltid vurderes i utredning av et symptom. Det er viktig at slike supplerende undersøkelser er målrettet og kan ha betydning for aktuelle tiltak, både for behandling og/eller oppfølgning. Undersøkelser «for å utelukke» bør unngås.