Før en pasient blir intubert må man sørge for at alt nødvendig utstyr er tilgjengelig:
- Laryngoskop – sjekk at det er lys i dette og at bladet har korrekt størrelse i forhold til pasienten som skal intuberes. Det finnes mange forskjellige blader avhengig av størrelsen på pasienten som skal intuberes. Noen laryngoskopblader er krumme som avbildet (Macintosh-blader), mens andre er rette (Miller-blader, brukes hyppigst til barn).

Den vanligste formen for intubasjon foregår ved direkte laryngoskopi hvor laryngoskopet benyttes for at intubatøren skal kunne se pasientens stemmebånd med det blotte øyet. I de senere har videolaryngoskoper blitt stadig vanligere og det finnes rimelige modeller på markedet som også kan benyttes prehospitalt. Et eksempel er KingVision-laryngoskopet hvor det er et kamera i enden av laryngoskopbladet og bildet fra dette kameraet overføres til en skjerm som sitter på laryngoskop-håndtaket:
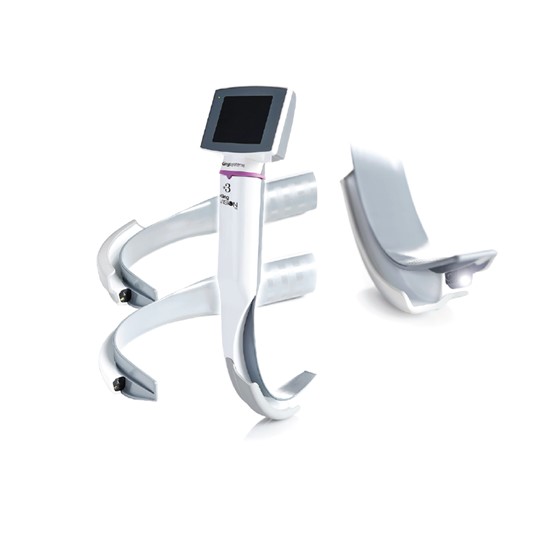
Det er omdiskutert om direkte laryngoskopi eller videolaryngoskopi er den beste måten å visualisere stemmebåndene på, men noen studier antyder at erfarne intubatører greier seg fint med direkte laryngoskopi mens videolaryngoskopi kan være den beste løsningen for mindre erfarne intubatører.
- Endotrakeal tube av korrekt størrelse (det finnes endotrakealtuber fra størrelse 2,5 mm til 9 mm, og det er indre diameter i tuben som måles). Det er ofte lurt å ha en stiv mandreng i tuben siden det da kan være lettere å føre tubespissen ned mellom stemmebåndene.
Standard endotrakeal tube for en mann er 8,0 mm, mens tilsvarende for kvinner er 7,0 mm, men det er individuelle forskjeller.
For barn sier en regel at riktig tubestørrelse er samme dimensjon som barnets lillefinger. En annen regel sier at tubestørrelsen kan beregnes etter formelen:
Tubediameter (i mm) = ((pasientens alder i år/4) + 4)
Det betyr for eksempel at formelen tilsier at riktig tubestørrelse for en 6-åring er (6/4)+4=5,5.
- Cuff-sprøyte – til å fylle cuffen med luft etter intubasjonen
- Tape (eller bendelbånd eller en spesiallaget utstyrsenhet) til å feste tuben med når intubasjonen er gjennomført
- Stetoskop – for å auskultere slik at korrekt tubeplassering blir verifisert
- Kapnograf – måler endetidal CO2 og benyttes for å verifisere korrekt tubeplassering
- Ventilasjonsbag – benyttes til å ventilere pasienten med etter intubasjonen. Baggen skal helst være koblet til en oksygenkilde og ha et reservoar tilkoblet.
- Sug – for å kunne suge opp blod, spytt og mageinnhold fra munn og
svelg ved behov

Stå bak pasienten som – hvis mulig – skal ligge i arbeidshøyde på en båre eller liknende og ha blitt preoksygenert med 100 % oksygen i to-tre minutter før intubasjonen utføres.
Laryngoskopet er et venstrehåndsinstrument enten du er venstrehendt eller høyrehendt. Grunnen til det er at laryngoskopbladet er formet slik at lyskilden er på høyre side av bladet. Formålet med bladet er å skyve pasientens tunge til venstre slik at lyskilden skal kunne lyse opp stemmespalten.
Før laryngoskopbladet inn i pasientens munn på høyre siden av tungen. Skyv tungen stadig mer mot midtlinjen mens du fører laryngoskopet innover i pasientens munn. Vær forsiktig med pasientens tenner. Trekk i retning av skaftets håndtak på laryngoskopet og identifisér epiglottis. Under epiglottis sees stemmebåndene. Med trening er det som oftest lett å se i alle fall deler av stemmebåndene, men fra tid til annen er det pasienter som er så vanskelig å intubere at selv den mest erfarne intubatøren mislykkes med dette. Innsyn defineres etter Cormack-Lehane skalaen ettersom hvor mye som man ser av stemmespalten:

Før endotrakealtuben ned i pasientens munn og svelg og mellom stemmebåndene. Før tuben så langt ned at hele cuffen er nedenfor stemmebåndene, men ei heller lenger.
På de aller fleste trakealtubene er det to svart streker og stemmebåndene skal være mellom disse når endotrakealtuben er korrekt plassert:
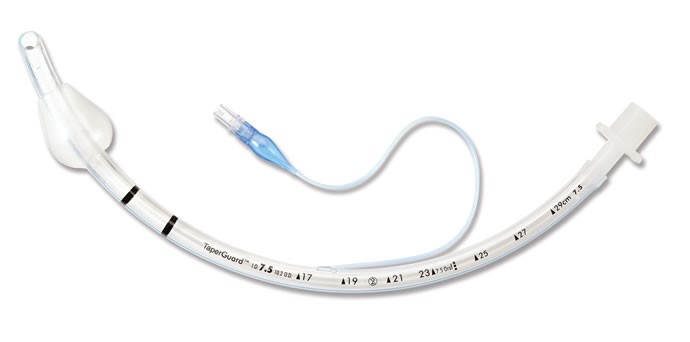
Føres tuben for langt ned vil kun den ene lungen bli ventilert. En medhjelper trekker opp en evt. mandreng.
Blås opp cuffen.
Hold godt i tuben med et grep nær pasientens munn inntil korrekt tubeplassering har blitt verifisert og tuben har blitt festet. Fest ventilasjonsbaggen til tuben og begynn å ventilere pasienten. Tubeplasseringen sjekkes initialt ved auskultasjon. Lytt først over ventrikkelen – ligger tuben ved et uhell i øsofagus og ikke i trakea vil det være boblelyder å høre her når gang det klemmes på ventilasjonsbaggen. En feilplassert tube skal detekteres med det samme – helst første gang det klemmes på ventilasjonsbaggen – for å forhindre at ventrikkelen fylles med luft noe som lett kan føre til at pasienten aspirerer (dvs. at det kommer mageinnhold i lungene). Når du er sikker på at tuben ikke ligger i øsofagus lytter du på et ventralt punkt og et lateralt punkt på begge sider av thorax mens det ventileres og du vurderer om ventilasjonslydene er sidelike.
I tillegg til auskultasjon benyttes kapnografi (dvs. måling av endetidal CO2) for å verifisere tubeleie.

Når korrekt tubeleie har blitt verifisert tapes tuben fast til pasienten. Dette må gjøres godt for tuben må ikke gli verken oppover eller nedover etter at korrekt tubeleie har blitt verifisert.
Ventilér pasienten med passe frekvens (12-15 ganger pr. minutt) og med passe volum. Styr etter endetidal CO2 hvis en kapnograf er tilgjengelig. Normalverdier for endetidal CO2 er 4,5-6,0 kPa (35-45 mmHg).